Симптомы, причины и диагностика панкреатита
Приступы боли в животе, подташнивание, метеоризм и диарея — одни из симптомов, которые могут встретиться при воспалении поджелудочной железы, или панкреатите. Но иногда проявления этой болезни совсем нетипичны и могут напоминать симптоматику аппендицита или даже сердечного приступа. Об отличительных признаках панкреатита, его формах, диагностике и лечении мы и поговорим в статье.
Симптомы панкреатита
Проявления панкреатита, как и его последствия для организма, зависят от формы заболевания. Острый панкреатит протекает стремительно и угрожает развитием необратимых изменений в структуре поджелудочной железы. Панкреатит в хронической форме — это воспалительное заболевание, протекающее с периодами обострений и ремиссий. По мере прогрессирования болезни железистая ткань замещается соединительной, что приводит к недостатку ферментов и, как следствие, сбоям в работе пищеварительной системы.
Острый панкреатит (ОП)
Первый и основной признак острого панкреатита — это боль. Как понять, что причина — воспаление поджелудочной, а не невралгия или почечные колики, например? Болевые ощущения при панкреатите очень сильные, стойкие. Они не проходят после приема спазмолитиков и обезболивающих. Обычно боль возникает в верхней части живота, отдает в спину, опоясывает тело. Часто возникает после приема алкоголя или острой жирной пищи.
Приступ, как правило, сопровождается тошнотой и рвотой, потом к ним присоединяются вздутие живота и жидкий стул. В 80–85% случаев острого панкреатита симптомы этим и ограничиваются, и болезнь проходит в течение недели. Это проявления ОП легкой степени, так называемого интерстициального или отечного панкреатита. У 15–20% больных ОП может переходить в среднюю степень с различными осложнениями: инфильтратом вокруг поджелудочной, образованием абсцессов и псевдокист, некрозом участков железы и последующим присоединением инфекции. Острый панкреатит тяжелой степени, который часто развивается при панкреонекрозе, сопровождается интоксикацией и поражением многих органов.
Опасность ОП еще и в том, что он может маскироваться под другие заболевания. В одном из исследований [1] был сделан вывод, что первые признаки панкреатита были типичными только у 58% пациентов. У других же ОП имел какую-либо «маску».
- В 10% случаев панкреатит проявлялся в виде печеночной колики (боли в правом подреберье) и даже желтухи.
- У 9% больных ОП начинался как кишечная колика — боли в нижней части живота.
- Еще 9% случаев имитировали приступ стенокардии или инфаркт — боль ощущалась выше, отдавала за грудину и под лопатку, иногда возникала одышка.
- Около 6% эпизодов ОП были похожи на приступ аппендицита.
- Другие 6% сопровождались резкой болью и напряжением стенки живота, как при перфорации желудка или кишечника.
- Наконец, 2% приступов панкреатита были похожи на острую инфекцию — с повышением температуры, головной болью, слабостью, тошнотой, рвотой и диареей.
Иногда симптомы сочетались или вообще проявлялись очень слабо. Во всех этих случаях для того, чтобы отличить панкреатит, потребовалось дополнительное обследование.
Хронический панкреатит (ХП) и его обострения
Лишь 10–20% пациентов переносят ХП в безболевой форме, у остальных 80–90% он проявляется типичным болевым приступом. Причем наблюдается два сценария. Первый, или тип А, — это короткие болевые приступы, повторяющиеся на протяжении десяти дней (не дольше), с последующими долгими безболевыми периодами. Второй, или тип В, чаще встречается при хроническом алкогольном панкреатите и представляет собой более долгие и тяжелые приступы боли с перерывами на один–два месяца. При обострении панкреатита симптомы обычно напоминают симптоматику острого процесса. Кроме этого, ХП сопровождается признаками дефицита панкреатических ферментов, о которых мы поговорим дальше.
Причины панкреатита
В целом ОП и ХП возникают под действием схожих факторов. Так, для острого панкреатита причины распределяются следующим образом [2] :
- лидирует злоупотребление алкоголем: 55% случаев ОП вызваны передозировкой спиртных напитков, а также неправильным питанием. Еще необходимо отметить, что нарушение диеты и алкоголь могут провоцировать обострение;
- на втором месте (35%) — попадание желчи в поджелудочную железу (острый билиарный панкреатит);
- 2–4% приходится на травмы поджелудочной, в том числе из-за медицинских вмешательств;
- остальные 6–8% случаев — отравление, аллергии, инфекции, прием лекарств, различные болезни пищеварения.
Причины хронического панкреатита наиболее точно отражены в специальной классификации TIGAR-O. Она была предложена в 2001 году и представляет собой первые буквы всех пунктов: Toxic-metabolic, >[3] .
- Токсико-метаболический панкреатит связан с неумеренным употреблением спиртного (60–70% случаев), курением, приемом лекарств, нарушением питания и обмена веществ.
- Идиопатический панкреатит возникает по непонятным причинам и нередко сопровождается отложением кальция в поджелудочной железе.
- Наследственный панкреатит развивается, например, при мутациях в генах панкреатических ферментов.
- Аутоиммунный панкреатит вызван атакой собственного иммунитета на клетки железы, может идти в союзе с другими аутоиммунными болезнями.
- В хроническую форму может перейти повторяющийся или тяжелый острый панкреатит.
- Обструктивный панкреатит возникает при нарушении оттока желчи и секрета поджелудочной. Причиной может быть камень в желчном протоке, опухоль, аномалия развития.
Причины появления панкреатита могут различаться, но механизм развития всегда похож. Дело в том, что поджелудочная железа вырабатывает сильные ферменты, способные расщеплять поступающие с пищей белки, жиры и углеводы. Но из похожих соединений состоит и организм человека. И чтобы не произошло самопереваривание, существуют механизмы защиты: в поджелудочной железе ферменты находятся в неактивной форме, и работать они начинают только в двенадцатиперстной кишке, которая покрыта специальной слизистой оболочкой (как и вся внутренняя поверхность кишечника).
При панкреатите эта защита, как правило, не срабатывает (речь не идет о некоторых хронических формах, когда железа сразу подвергается склерозу или фиброзу). И в ситуации, когда ферментов слишком много, или они не могут выйти в кишечник, или имеют генетический дефект, происходит превращение из проферментов в активную форму, которая и рушит собственные клетки поджелудочной железы. Дальше происходит лавинообразная реакция: чем больше клеток погибает, тем больше из них при гибели высвобождается ферментов, которые тоже активируются. При этом железа отекает, возникает боль, а вслед за ней и все остальные проявления панкреатита.
Это важно
При ежедневном употреблении от 60 до 80 миллилитров алкоголя в течение 10–15 лет практически со стопроцентной вероятностью разовьется хронический панкреатит. Курение усугубляет действие спиртного, а наследственность, пол и другие факторы только определяют предрасположенность к болезни. Поэтому в любом случае врачи советуют отказаться от сигарет и злоупотребления алкоголем.
Диагностика панкреатита
Своевременное выявление и лечение панкреатита поможет избежать множественных осложнений. При возникновении «классических» симптомов на фоне приема алкоголя, нарушения питания или наличия камней в желчном пузыре стоит незамедлительно обратиться к гастроэнтерологу. Диагностика панкреатита, как правило, начинается с осмотра, опроса пациента, после чего назначают ряд дополнительных исследований.
- Лабораторные анализы. При подозрении на ОП специалисты могут назначить анализ крови или мочи. В крови можно обнаружить повышение активности ферментов, которые попадают туда при гибели клеток поджелудочной железы. В первую очередь это амилаза и липаза. Диагноз подтверждается, если норма превышена в три раза и более. Также можно определить амилазу в моче, иногда этот анализ называют диастазой. В случае ХП повышение ферментов практически не выявляется. Кстати, лабораторная диагностика панкреатита помогает подтвердить недостаточность работы поджелудочной, но об этом мы поговорим отдельно.
- Ультразвуковое исследование. Его преимущество — доступность, минус — в необходимости подготовки к исследованию, которая заключается в строгой диете на протяжении двух–трех дней. При панкреатите УЗИ-диагностику можно проводить и без подготовки, но тогда из-за наличия газов в кишечнике поджелудочную железу будет почти не видно. Также результат сильно зависит от возможностей УЗИ-аппарата и квалификации специалиста.
При ОП можно обнаружить увеличение размеров железы, снижение эхогенности и нечеткость контуров, а также наличие свободной жидкости в брюшной полости. Для диагностики ХП гораздо эффективнее эндоскопическое УЗИ, но его проведение требует оборудованного эндоскопического кабинета.
Трансабдоминальное УЗИ (через поверхность живота) при хроническом процессе имеет меньшую чувствительность и специфичность. Так, диффузные изменения в поджелудочной железе, трансформация ее размеров и контура не позволяют подтвердить хронический панкреатит. Диагноз подтверждают такие признаки, как псевдокисты или кальцинаты в поджелудочной железе, значительное расширение протока железы, уплотнение его стенок и наличие в нем камней. - Рентгенограмма брюшной полости — пожалуй, самое недорогое и доступное исследование. Рентгенограмма может помочь отличить кишечную непроходимость или обнаружить камни в желчном пузыре, что косвенно способствует постановке диагноза, но для определения панкреатита этот метод далеко не так информативен. В этом случае самым достоверным из рентгенологических методов является МСКТ — мультиспиральная компьютерная томография.
- Компьютерная томография при остром панкреатите обычно выполняется в сложных случаях, на 4–14 день болезни. КТ помогает найти очаги панкреонекроза, оценить состояние забрюшинной клетчатки, увидеть изменения в грудной и брюшной полости. Часто диагностику проводят накануне операции. О наличии хронического панкреатита говорят такие показатели, как атрофия железы, расширение протока и присутствие в нем камней, кисты внутри и вокруг железы, утолщение внешней оболочки. Косвенными признаками будут увеличение размеров железы, ее нечеткий контур или неоднородный рисунок.
- Еще один часто используемый метод при подозрении на острый панкреатит — диагностическая лапароскопия. Это хирургическая операция, которая позволяет достоверно оценить состояние органов в брюшной полости, а при необходимости сразу поставить дренаж или перейти к расширенному вмешательству.
Симптомы и диагностика ферментной недостаточности поджелудочной железы
Кроме самого панкреатита, обследование может обнаружить его последствия. Одним из основных будет нехватка ферментов поджелудочной железы, то есть экзокринная панкреатическая недостаточность. Что же она собой представляет?
Поджелудочная железа уникальна тем, что способна одновременно к внешней и внутренней секреции. Внешняя секреция — это выделение ферментов для пищеварения в кишечник, а внутренняя секреция — это выброс гормонов в кровь. В результате воспаления, некроза, склероза или наследственных болезней работа поджелудочной может нарушаться. И если повреждена эндокринная (гормональная) функция железы, у человека снижается уровень инсулина, что в конечном счете может привести к диабету. А если не работает экзокринная функция, то в кишечник не поступают панкреатические ферменты: амилаза, липаза и трипсин.
Памятка
Ферменты поджелудочной железы помогают переваривать почти все основные питательные вещества: трипсин расщепляет белки на аминокислоты, амилаза превращает сложные углеводы в простые ди- и моносахариды, а липаза отвечает за переваривание жиров.
Внешние признаки экзокринной недостаточности проявляются довольно поздно, когда уровень ферментов на 90–95% ниже нормы. В первую очередь виден дефицит липазы: нерасщепленные жиры выделяются с калом, стул становится жидким, жирным и частым. Такое состояние называется стеатореей. Также присутствует вздутие, метеоризм, возможны боли в животе, колики. Так как питательные вещества не перевариваются, они не могут усвоиться, и человек постепенно теряет вес. К тому же плохо усваиваются витамины. Их дефицит проявляется сухостью и шелушением кожи, ломкостью волос и ногтей и другими подобными симптомами. Обследование при ферментной недостаточности можно условно разделить на три направления:
- исследование трофологического статуса;
- определение содержания жира в кале;
- анализ активности ферментов.
Трофологический статус показывает, достаточно ли человек получает полезных веществ. Для этого определяют индекс массы тела, исследуют процентное соотношение жировой и мышечной ткани на специальных весах или измеряют толщину подкожно-жировой складки. Дефицит питания можно оценить и по анализам крови, которые показывают уровень общего белка, альбумина, гемоглобина, железа, витаминов и минералов.
Содержание жира в кале можно определить различными способами. Самый простой — это исследование кала под микроскопом при помощи окрашивания суданом III: капли нейтрального жира приобретают ярко красный цвет. «Золотым стандартом» считается определение количества жира в кале за 3–5-дневный период. В эти дни пациент ест специально подобранную пищу, содержащую ровно 100 граммов жира. Затем при анализе выясняют, сколько жира усвоилось, а сколько вышло. Если теряется более 15%, это подтверждает стеаторею. К сожалению, собирать и хранить кал три дня, потом везти его в лабораторию очень неудобно для пациента, а исследование такого количества кала технически сложно для лаборатории.
Самым логичным при диагностике ферментной недостаточности является измерение активности ферментов. Во-первых, с помощью зонда можно получить для анализа секрет поджелудочной железы. При этом выделение ферментов стимулируют или пищей, или уколом стимулятора. Во-вторых, можно выяснить активность ферментов по продуктам их работы. Так, существует дыхательный триолеиновый тест, который определяет метаболиты жира в выдыхаемом воздухе, а также бентирамидный тест, при котором продукты распада бентирамида обнаруживаются в моче. Наконец, третий путь — это определение ферментов в кале. Искомые ферменты должны быть стабильными и проходить через кишечник без изменений. Одна из методик — измерение содержания химотрипсина: его количество будет значительно снижено при нарушениях экзокринной функции. Наиболее часто в настоящее время используется тест на определение активности эластазы 1 с помощью иммуноферментного анализа.
Помимо соблюдения специальной диеты, исследования, как правило, требуют отмены ферментных препаратов, но все зависит от решения лечащего врача.
Клинические эффекты ферментных препаратов
«Формулу» лечения острого панкреатита легко запомнить — это «голод + холод + покой». Так, постельный режим помогает снизить болевые ощущения, прикладывание холода уменьшает нагрузку на железу, а благодаря временному отказу от пищи снижается выработка ферментов и, как следствие, уменьшается разрушение клеток, воспаление и отек.
К лечению можно добавить обезболивающие средства и спазмолитики. Из специфических препаратов врач может назначить гормон соматостатин, который подавляет собственную секрецию поджелудочной железы.
При стихании обострения пациент постепенно возвращается к полноценному питанию, и тогда ему могут назначить ферментные препараты. В настоящее время их существует довольно много, условно можно выделить несколько групп:
- препараты из слизистой оболочки желудка, содержащие пепсин;
- препараты, содержащие панкреатические ферменты — амилазу, трипсин, липазу;
- ферменты растительного происхождения, например папаин;
- другие протеолитические ферменты, например гиалуронидаза;
- комбинированные препараты.
Из них для заместительной терапии подходит группа панкреатических ферментов. Они могут различаться по активности, типу оболочки и размеру гранул. Специалисты Российской гастроэнтерологической ассоциации рекомендуют [4] обратить внимание на следующие моменты:
- препарат должен иметь кишечнорастворимую оболочку. Без нее ферменты потеряют свои свойства под действием кислого желудочного сока;
- препарат в виде гранул лучше перемешивается с пищевыми массами, чем целая таблетка, и действует эффективнее;
- принимать капсулы лучше во время приема пищи или сразу после него, запивать следует нещелочными напитками.
Эффект от приема ферментных препаратов оценивается врачом по трофологическому статусу. Но и сам пациент, как правило, чувствует ослабление вздутия и метеоризма, отмечает уменьшение тяжести в животе и нормализацию стула.
Обычно ферментные препараты переносятся хорошо, частота побочных эффектов в сумме — менее 1%. Среди них встречаются аллергические реакции, тошнота и рвота, диарея и запор. Одним из специфических побочных эффектов является повышение уровня мочевой кислоты при приеме высоких доз ферментов, поэтому такие препараты применяют с осторожностью у пациентов с подагрой. Повышение мочевой кислоты также может спровоцировать мочекаменную болезнь.
Диагноз «панкреатит» требует изменения образа жизни, отказа от алкоголя и курения. Чтобы снизить нагрузку на поджелудочную железу, питаться необходимо часто и небольшими порциями. А если вы решили побаловать себя вредной едой, не стоит забывать о приеме ферментного препарата.
Капсулы с панкреатическими ферментами
Итак, поговорим о ферментных препаратах в виде гранул. К таким средствам относится, например, Микразим®. Это современный препарат, в состав которого входят высокоактивные панкреатические ферменты: амилаза, протеаза и липаза. В желатиновых капсулах содержится достаточное количество кишечнорастворимых микрогранул, которые начинают действовать сразу после выхода пищи из желудка в двенадцатиперстную кишку, то есть именно там, где работают естественные ферменты поджелудочного сока.
Особенность Микразима® — размер микрогранул менее 2 мм, что помогает им хорошо перемешиваться с пищей и быстро начинать работу. Максимальная ферментная активность достигается уже через 30 минут после приема капсулы.
Микразим® способен помочь при нарушении переваривания и всасывания питательных веществ, дефиците или отсутствии собственных панкреатических ферментов. Препарат также может пригодиться при диспепсии, диарее неинфекционного генеза, метеоризме, связанными с погрешностями в питании.
Регистрационный номер препарата Микразим® в Государственном реестре лекарственных средств — ЛС-000995 от 18 октября 2011 года, переоформлен бессрочно 16 января 2018 года. Лекарственный препарат включен в перечень ЖНВЛП [5] .
Симптомы панкреатита у мужчин
 Диагностика панкреатита у мужчин осложняется психологическим фактором. Женщины чувствительнее к боли и в большинстве случаев не откладывают визит к врачу. Мужчины дольше терпят болевой синдром. При панкреатите несерьезное отношение к своему организму может стать причиной серьезных осложнений.
Диагностика панкреатита у мужчин осложняется психологическим фактором. Женщины чувствительнее к боли и в большинстве случаев не откладывают визит к врачу. Мужчины дольше терпят болевой синдром. При панкреатите несерьезное отношение к своему организму может стать причиной серьезных осложнений.
Для диагностики воспалительного процесса в поджелудочной железе используются лабораторные и инструментальные методики. Обследование пациента включает в себя ряд процедур, часть которых назначается только при наличии сомнений у специалиста или осложнении клинической картины состояния здоровья мужчины дополнительными заболеваниями.
1. Диагностика недуга
Способы диагностики панкреатита:
- общий анализ крови (нарушение показателей некоторых веществ будет признаком воспалительного процесса в организме);
- анализ крови на амилазу (повышенный уровень вещества указывает на нарушение работы поджелудочной железы);
- биохимический анализ крови (при панкреатите повышается уровень эластазы и липазы);
- анализ мочи на содержание диастазы (можно определить степень тяжести патологического процесса);
- исследование состава каловых масс (на патологию будет указывать наличие жиров, частиц непереваренной пищи, слизи);
- УЗИ (поджелудочной железы, брюшной полости или конкретных органов пищеварительного тракта);
- КТ и МРТ (самые эффективные процедуры диагностики, позволяют определить участки воспаления и степень их поражения);
- эндоскопическая ретроградная панкреатохолангиография (процедура позволяет максимально точно выявить панкреатит);
- копограмма (процедура необходима для определения степени тяжести воспалительного процесса).
Дифференциальная диагностика панкреатита должна быть проведена с острым холециститом, инфарктом миокарда, обострением язвенной болезни и кишечной непроходимостью. Данные заболевания имеют схожую симптоматику.
Болевой синдром в период их обострения сочетается с отклонениями работы пищеварительного тракта. Основным методом диагностики в данном случае является инструментальная методика.

2. По каким причинам развивается панкреатит у мужчин
Панкреатит может развиваться в хронической или острой форме. Провоцирующие факторы при данных типах патологии схожи, но в первом случае воспалительный процесс является первичным заболеванием, а во втором – развивается на фоне различных болезней пищеварительной системы и смежных органов. Острый панкреатит можно вылечить и исключить риск повторных приступов. При хронической форме обострение патологии будет происходить одновременно с прогрессированием других воспалительных процессов.
Статистика панкреатита по причинам появления
Причина
Избыточный вес и склонность к перееданию
Инфекционные процессы, заболевания вирусной природы, бесконтрольный прием медикаментов и травмы органов пищеварения
Наследственная предрасположенность, врожденные аномалии и другие факторы
Острая форма
Самой распространенной причиной острой формы панкреатита является желчнокаменная болезнь. Воспалительный процесс провоцируется закупоркой желчного протока. Желчь и желудочный сок попадают в ткани поджелудочной железы. Такой фактор приводит к нарушению функционального состояния органа. Железа начинает переваривать собственные ткани. В результате такого процесса развивается воспаление.
Другие причины острой формы заболевания:
- нарушение режима питания и употребление большого количества вредной пищи (к нарушению работы поджелудочной железы приводит усиление ее желчегонного и сокогонного эффекта);
- прогрессирование инфекционных процессов в системе пищеварения (причиной воспаления становятся патогенные бактерии и вирусы);
- травмирование живота и органов пищеварения;
- осложнения язвенной болезни;
- бесконтрольный прием некоторых лекарственных медикаментов;
- злоупотребление алкоголем (одна из самых частых причин);
- последствия эндокринных отклонений в организме;
- прогрессирование гастрита;
- некоторые последствия патологий нервной системы;
- дискинезия двенадцатиперстной кишки.

Хронический вид
Панкреатит хронического типа представляет собой сочетание осложнений патологии острого типа и сопутствующих болезней, провоцирующих нарушение функционального состояния поджелудочной железы. Главной причиной заболевания являются воспалительно-дистрофические процессы в организме.
Периодические приступы обострения могут сопровождаться длительными ремиссиями, но только при соблюдении правил профилактики и адекватном лечении.
Другие причины хронической формы заболевания:
 наследственный фактор и аутоиммунные отклонения;
наследственный фактор и аутоиммунные отклонения;- прогрессирующая стадия муковисцидоза;
- гиперлипидемия (аномалия, при которой уровень липидов в крови в значительной степени превышает норму);
- осложнения печеночных патологий (гепатит, цирроз);
- последствия гипокальциемии (критичная нехватка кальция в организме);
- бесконтрольный прием препаратов с желчегонным действием.
3. Почему панкреатит у мужчин проявляется чаще, чем у женщин?
По данным медицинской статистики панкреатит у мужчин диагностируется чаще, сем у женщин. Связан такой фактор с нюансами образа жизни и психологическими особенностями мужского организма. Воспаление поджелудочной железы может происходить на фоне психосоматических отклонений.
Мужчины, подвергаясь стрессовым ситуациям, в редких случаях «дают волю эмоциям». Постоянное внутреннее напряжение провоцирует сбои в работе пищеварительного тракта.
Другие причины склонности мужчин к патологии:
- склонность к употреблению вредной пищи и нарушению режима питания;
- злоупотребление вредными привычками (курение, употребление алкоголя);
- профессиональная деятельность, связанная с тяжелыми физическими нагрузками.
4. Симптомы панкреатита у мужчин
Выраженность симптоматики панкреатита у мужчин зависит от общего состояния организма, степени поражения поджелудочной железы и наличия осложнений воспалительного процесса. Болевой синдром при острой форме заболевания более интенсивный, чем при хроническом развитии патологии. Некоторые симптомы, характерные для болезни, могут отсутствовать.
Основные симптомы:
- выраженный болевой синдром (опоясывающая, спазмообразная или блуждающая боль);
- регулярная тошнота с приступами неукротимой рвоты;
- острая боль после в зоне желудка после употребления алкоголя, жареной или жирной пищи;
- повышение температуры тела (в период обострения воспалительного процесса);
- наличие непереваренных частиц пищи в каловых и рвотных массах;
- резкое снижение массы тела и отсутствие аппетита;
- регулярный метеоризм с признаками вздутия живота;
- диарея, сменяемая запорами;
- кровоточивость десен и сухость слизистых оболочек полости рта;
- признаки тахикардии и болевой синдром, напоминающий стенокардию;
- болезненность при пальпации органов пищеварения;
- неприятный запах изо рта и зловонность каловых масс.
Мужчины и поджелудочная железа
Поджелудочная железа считается одним из самых сложных органов в человеческом организме (относится к двум системам – эндокринной и пищеварительной, располагается в брюшной полости под желудком). В группе риска заболеваний ПЖ находятся мужчины старше тридцати лет. Повышают риск патологических процессов многочисленные факторы. Опасность патологий, связанных с нарушением функционального состояния органа, заключается в необратимых последствиях. Железа не восстанавливается, а сбои в ее работе приводят к отклонениям в функционировании других систем организма.
Функции поджелудочной железы, которые нарушает панкреатит:
- синтез гормонов, жизненно важных для организма;
- полноценное переваривание пищи;
- обеспечение процесса усваивания полезных веществ в организме.
Видео на тему: Признаки заболеваний поджелудочной железы.
Как узнать, что развился панкреатит?
Панкреатит может сопровождаться интенсивными болями или развиваться в безболевой форме. Отсутствие выраженной симптоматики характерно для хронического типа патологии. Бессимптомно заболевание развиваться не может.
Любые отклонения в работе пищеварительного тракта должны стать для мужчины поводом для проведения комплексного обследования и консультации с гастроэнтерологом.
Первые симптомы патологического процесса:
- регулярные запоры в сочетании с вздутием живота;
- признаки нарушения процесса переваривания пищи;
- регулярные приступы тошноты;
- склонность к запорам, сменяющимся диареей;
- ощущение тяжести и дискомфорта после употребления пищи;
- боль разной интенсивности в органах пищеварения;
- белый налет на языке, сухость во рту и раны в уголках губ.

5. Осложнения
Панкреатит относится к категории опасных заболеваний, развитие которых приводит к необратимым нарушениям в работе некоторых систем организма. Некоторые осложнения создают угрозу для жизни пациента и способны стать причиной летального исхода.
Снизить риск негативных последствий можно только своевременной диагностикой, полноценным лечением и профилактикой недуга.
Возможные осложнения:
- эрозии кишечника (в результате ферментной недостаточности, регулярных запоров и диареи);
- механическая желтуха (провоцирующим фактором является увеличение головки поджелудочной железы);
- образование свищей (повышается риск кровотечений и перитонита);
- желудочно-кишечные кровотечения (на фоне изъязвления слизистых оболочек и тканей);
- непроходимость желчных протоков (под воздействием структурных изменений поджелудочной железы);
- некрозы тканей (провоцирующим фактором является закупорка сосудов внутренних органов);
- тромбоз сосудов органов пищеварения (опасное состояние, способное стать причиной летального исхода);
- шоковое состояние (в результате критичного снижения артериального давления);
- развитие острой почечной и печеночной недостаточности;
- сепсис (заражение крови патогенными микроорганизмами);
- критичное истощение организма (в результате нарушения обменных процессов, частой рвоты, диареи);
- злокачественное перерождение клеток (панкреатит может стать одной из причин рака);
- гнойные процессы (расплавление жировой клетчатки, абсцессы, флегмоны, перитонит).
Нарушение функционального состояния поджелудочной железы приводит к серьезным сбоям в системе пищеварения. Утрата ферментной активности спровоцирует остановку процесса переваривания пищи. Желудок и кишечник начнут разрушаться. Железа находится в тесной взаимосвязи с эндокринной системой.
Поздняя диагностика и отсутствие своевременной терапии панкреатита спровоцируют опасные последствия, вплоть до летального исхода мужчины.
Симптоматика и причины панкреатита у мужчин
Поджелудочная железа – важный орган, продуцирующий пищеварительные ферменты и гормоны, контролирующие углеводный обмен. Панкреатит (воспаление этой железы) развивается по разным причинам. Чаще от данной патологии страдают взрослые мужчины: это связано с меньшей приверженностью их к здоровому образу жизни, правильному питанию и пренебрежительным отношением к своему здоровью. Симптомы воспаления поджелудочной железы у мужчин зависят от причины, вызвавшей заболевание, стадии воспалительного процесса, степени тяжести повреждения органа.
Причины появления панкреатита у мужчин
Воспаление в поджелудочной железе развивается вследствие влияния разных экзогенных или эндогенных факторов.

Внешние причины панкреатита:
- Неправильное питание: частое употребление в пищу жирной, соленой, острой пищи. Жареные, копченые, маринованные продукты тоже негативно влияют на функции железы. Грубая пища, слишком горячие или холодные блюда провоцируют излишнюю активность экзокринного отдела органа. При избыточной выработке панкреатического сока и нарушении его эвакуации в просвет двенадцатиперстной кишки ферменты начинают разрушать ткани ПЖ, провоцируя воспалительные, некротические изменения в них.
- Злоупотребление алкоголем. Любые спиртосодержащие напитки отрицательно воздействуют на структуры печени, поджелудочной железы, нарушают их функции. Хронический панкреатит диагностируется практически у всех мужчин, страдающих алкоголизмом.
- Курение – один из важных факторов риска. Опасность этой вредной привычки заключается в ухудшении кровообращения в тканях ПЖ, а также в усилении секреции панкреатического сока, что провоцирует разрушение железы.
- Частые стрессы, оказывающие негативное влияние на состояние сосудов, питающих ПЖ. Это происходит из-за изменения нервно-гормональной регуляции кровообращения на фоне стрессовых ситуаций.
- Длительный бесконтрольный прием лекарств (мочегонных, гормональных, некоторых антибиотиков).
- Травмы железы, состояние после перенесенного хирургического вмешательства.
- Проживание в экологически неблагоприятном районе, работа, связанная со взаимодействием с гепатотропными, панкреатотропными ядами.
Внутренние причины появления панкреатита у мужчин:
- Патологии желудочно-кишечного тракта. Чаще всего панкреатит развивается на фоне желчнокаменной болезни из-за закупорки панкреатических протоков, вследствие чего нарушается транспорт панкреатического сока в ДПК, и формируются сначала застойные, затем воспалительные изменения в поджелудочной. Факторами риска патологии ПЖ являются также холецистит, гепатит, дуоденит, гастрит, опухоли гепато-панкреато-билиарной системы.
- Заболевания щитовидной железы или других органов эндокринной системы.
- Ожирение любого генеза.
- Инфекции ЖКТ (бактериальные, вирусные, грибковые, гельминтные инвазии).
- Наследственная предрасположенность, врожденные аномалии строения ПЖ и других органов пищеварения, сосудов.
- Аллергические реакции в виде воспаления поджелудочной железы.
Часто панкреатит развивается под влиянием нескольких факторов риска.
Симптомы заболевания
Симптоматика болезни у мужчин и у женщин ничем кардинально не отличается. Заболевание проявляется разными признаками в зависимости от стадии воспалительного процесса, формы панкреатита, его причины, степени поражения поджелудочной железы.

Первые признаки проявления панкреатита у мужчин
Симптомами, по появлению которых можно заподозрить панкреатит, являются следующие:
- Абдоминальные боли. Локализация зависит от места поражения железы: если в результате патологического процесса страдают ткани головки ПЖ, то боль ощущается в правом подреберье, при воспалении тела – в области эпигастрия, при патологии хвоста железы – в левом подреберье. Нередко боль носит опоясывающий характер, иррадиируя в поясницу. Болеть может даже внутри груди или внизу живота. Боли плохо купируются привычными анальгетиками или спазмолитиками.
- Нарушение стула. Обычно пациенты жалуются на диарею или появление кашицеобразного, липкого блестящего (из-за содержащегося в нем непереваренного жира) стула.
- Тошнота, рвота после еды.
- Повышение температуры тела, общеинтоксикационные симптомы при остром панкреатите средней степени тяжести и при тяжелом течении заболевания.
Симптоматика развивается обычно после еды, и на первых этапах болезни (особенно при подостром течении или нетяжелом воспалении) мужчины обычно не придают этим признакам большого значения, так как не любят лечиться и к врачу не обращаются. Это чревато развитием тяжелых осложнений, некоторые из которых опасны для жизни.
Симптомы панкреатита при алкоголизме
Алкогольный панкреатит протекает обычно в виде хронического заболевания с постепенным нарастанием симптоматики:
- снижение массы тела;
- изменение цвета кожи и слизистых (желтуха), появление сыпи на коже;
- частая панкреатогенная диарея, которая провоцирует выведение большей части поступающих с пищей витаминов, микроэлементов, что приводит к нарушению обмена веществ, функционирования всех органов и систем;
- диспепсические симптомы;
- признаки сахарного диабета.
Общие симптомы
Разные формы панкреатита имеют схожую клиническую картину. Симптомы различаются степенью выраженности, длительностью. В клинической картине любой разновидности заболевания присутствуют следующие признаки:
- болевой синдром;
- симптомы диспепсии;
- интоксикация;
- изменение цвета кожных покровов, появление сыпи;
- изменение показателей лабораторных исследований (основное значение для диагностики имеют изменения биохимического состава крови – повышение амилазы, диастазы, щелочной фосфатазы или других панкреатических ферментов);
- обнаружение изменений ткани ПЖ воспалительного, дегенеративного характера при проведении УЗИ, КТ органов брюшной полости.
Проявления острой формы
Острый панкреатит имеет самую яркую клиническую картину. Симптоматика развивается сразу после воздействия этиологического фактора (употребления алкоголя или «запрещенной» пищи). Самочувствие больного резко ухудшается.

Основные признаки острого воспаления:
- сильная боль в животе локальная или опоясывающая;
- тошнота;
- неукротимая рвота, не улучшающая самочувствие больного (в рвотных массах присутствует непереваренная пища, желчь, при развитии внутреннего кровотечения – кровь);
- вздутие живота;
- расстройство стула (сильная диарея);
- клинические проявления интоксикационного синдрома (лихорадка, общая слабость, тахикардия, артериальная гипотензия, в тяжелых случаях – потеря сознания и другие);
- геморрагические пятна на коже живота, которые располагаются в проекции поджелудочной железы (при тяжелом течении панкреатита или панкреонекрозе).
В случае легкого течения болезни и своевременного эффективного лечения происходит заживление ткани железы, симптоматика полностью купируется, показатели анализов возвращаются к норме, больной выздоравливает. Но чаще у мужчин происходит хронизация патологического процесса из-за низкой, по сравнению с женщинами, приверженности к длительному комплексному лечению и несоблюдения рекомендаций врача по профилактике заболевания.
Признаки хронической формы
Хронический панкреатит имеет волнообразное течение с периодами ремиссии и обострения. Приступы заболевания возникают из-за погрешностей в диете, нарушения режима питания, труда и отдыха, нервного или физического перенапряжения, употребления алкоголя.
Период обострения клинически протекает как острый панкреатит, но симптоматика обычно менее выражена.
Этап ремиссии может протекать бессимптомно, но при длительном течении заболевания с частыми обострениями выявляются симптомы, характерные для хронического панкреатита у мужчин:
- дискомфорт, болезненные ощущения в животе после приема пищи;
- метеоризм;
- проблемы со стулом (диарея или запоры), изменение консистенции и цвета каловых масс;
- желтуха;
- похудение из-за ферментной недостаточности и, как ее следствие, нарушения переваривания пищи до кахексии (крайняя степень истощения);
- признаки авитаминозов, анемии (бледность, сухость кожи, ломкость волос, ногтей, общая слабость, головокружение);
- нарушение аппетита, сна, нервно-психические расстройства;
- симптоматика сахарного диабета из-за разрушения эндокринного отдела ПЖ.
Лечение хронического панкреатита подразумевает постоянное соблюдение лечебной диеты, прием по необходимости ферментных препаратов (Креон, Панкреатин), лекарств, нормализующих моторику ЖКТ (Мотилиум), спазмолитики (Но-Шпа) и другие этиотропные, симптоматические средства.
Почему панкреатит у мужчин проявляется чаще, чем у женщин?
По статистике, данным недугом чаще страдают мужчины. Это связано в первую очередь с тем, что они больше, чем женщины склонны злоупотреблять алкоголем, питаться «вредной» пищей. Кроме того, мужчины обычно более физически активны, часто их профессиональная деятельность связана с интенсивными физическими нагрузками, подъемом тяжестей, что негативно сказывается на состоянии поджелудочной железы и других органов пищеварения.
Психологические особенности, свойственные мужчинам, также способствуют развитию патологии ПЖ: большинство мужчин подвержены стрессам, так как они не «дают выхода» своим эмоциям, что приводит к психосоматическим проблемам. Одним из самых частых психосоматических заболеваний является панкреатит.
Почему нельзя затягивать с лечением?
Панкреатит – серьезное заболевание, нередко приводящее к тяжелым последствиям:
- панкреонекроз;
- гнойное поражение ПЖ (формирование абсцессов) и других органов брюшной полости, которые находятся рядом с поджелудочной;
- перитонит, сепсис, инфекционно-токсический шок;
- внутреннее кровотечение до геморрагического шока;
- сахарный диабет с сопутствующими осложнениями;
- тяжелая кахексия;
- рак железы.

Такие состояния являются смертельно опасными, требуют немедленного хирургического вмешательства (удаление патологического очага или всего органа), пациента необходимо лечить и наблюдать в условиях отделения реанимации и интенсивной терапии.
Панкреатит у мужчин диагностируется достаточно часто, обычно вследствие алкоголизма и неправильного питания. В сочетании с другими факторами риска развивается острое воспаление поджелудочной железы. Это состояние из-за несвоевременного обращения за медицинской помощью и отсутствия правильного лечения переходит в хронический панкреатит, в тяжелых случаях пациент может умереть из-за развившихся фатальных осложнений. Во избежание этого главное при установлении диагноза – своевременно обращаться за медицинской помощью и строго соблюдать все рекомендации специалиста по лечению и профилактике заболевания (принимать назначенные препараты, перейти на лечебное диетическое питание, отказаться от вредных привычек, нормализовать режим дня, использовать растительные средства народной медицины при отсутствии противопоказаний).
Симптомы и лечение панкреатита у мужчин
Симптомы панкреатита у мужчин зависят от формы заболевания и степени поражения поджелудочной железы.

Основные признаки панкреатита
Симптомы данного заболевания могут быть выраженными и невыраженными: здесь все зависит от степени воспаления поджелудочной железы. На ранней стадии патология способна проявиться ощущением тяжести в эпигастральной области, вздутием живота, могут появиться запоры.
Выраженные
Выраженное проявление симптомов панкреатита связано со сбоем в производстве ферментов и воспалительным процессом в тканях поджелудочной железы. К таким признакам относятся:
- острые болевые ощущения в эпигастральной зоне. Это режущие боли, а при хронической форме патологии они имеют тупой характер. Для того чтобы снизить интенсивность их проявления, больной вынужден принять специальное положение;
- чувство тошноты и рвота. Предотвратить такие приступы сложно, даже после очищения желудка пациенту легче не становится;
- повышенное газообразование в кишечнике;
- запоры, которые меняются на понос. При этом кал пациента содержит много жира и непереваренных частиц пищи;
- нарушенное пищеварение — проявляется как резкая потеря массы тела на фоне пониженного аппетита. Такое нарушение может быть вызвано недостаточным количеством ферментов.






Невыраженные
Невыраженные симптомы панкреатита могут свидетельствовать не только о данной патологии, но и о наличии воспаления в организме мужчины.
При поражении такого органа, как поджелудочная железа, наблюдаются следующие симптомы:
- головная боль;
- пациент жалуется на общую слабость;
- появляется температура +38,1…+39°С;
- кожные покровы приобретают желтый оттенок;
- сухость языка;
- десны начинают кровоточить;
- наблюдаются признаки вторичного сахарного диабета;
- болевые ощущения в костях;
- изжога;
- падает уровень зрения.

Какое лечение назначается при симптомах панкреатита у мужчин
Врач назначает курс лечения в зависимости от стадии и формы заболевания. Для того чтобы избежать приступа панкреатита, применяются консервативные и хирургические методы терапии.
Так, при острой форме панкреатита пациент должен полностью отказаться от еды и питья — это позволяет разгрузить поджелудочную железу.
Все необходимые питательные элементы поступают в организм внутривенно. После таких манипуляций больному прописывается строгая диета.
Хирургическое вмешательство при лечении панкреатита необходимо только в тяжелых случаях, когда нужно извлечь инфицированные ткани поджелудочной железы.
Стационарное лечение при острой форме панкреатита занимает до четырех месяцев.

Медикаментозная терапия
Для того чтобы снять спазмы, а также при сильных болях, рекомендуется использовать такие медикаментозные препараты, как:
Для того чтобы уменьшить выделение желудочного сока, используют следующие средства:

Для восстановления работы пищеварительной системы назначаются:
Для того чтобы снять вздутие и вывести токсины из организма, доктор назначает прием сорбентов и пеногасителей.
Народные средства
На ранних стадиях панкреатит у мужчин можно вылечить, используя рецепты народной медицины. К таким средствам относятся:
- лекарство из череды и девясила, в его состав также входит мята. Все ингредиенты смешать и залить 0,5 л воды, вскипятить и дать настояться 2 часа;
- напиток из цикория. 3 ч. л. разбавить 0,5 л воды, вскипятить и варить 10 минут;
- настой тмина. 1 ч. л. семян залить 250 мл кипяченой воды, дать настояться в течение трех часов;
- настойка, в составе которой есть березовые почки. 100 г почек залить 700 мл водки или спирта, настаивать в прохладном темном месте месяц.

Специальная диета
Рацион больного панкреатитом мужчины может состоять из следующих компонентов:
- обезжиренных кисломолочных продуктов;
- нежирных сортов мяса;
- морской нежирной рыбы;
- овощей;
- некислых ягод и фруктов;
- сухофруктов;
- овсянки;
- риса;
- гречки.
Запрещено употребление спиртных напитков, а значит, алкоголя в любых формах.
Благотворно на организм влияют такие жидкости, как компот из сухофруктов, отвары трав, травяные чаи.

Осложнения панкреатита
Отсутствие своевременного лечения панкреатита у мужчин вызывает следующие осложнения:
- панкреатит может перейти в хроническую форму;
- на органах брюшной полости могут образоваться гнойники;
- возможна сильная интоксикация организма;
- появляется риск внутреннего кровотечения;
- повышается вероятность появления таких заболеваний, как желтуха, сахарный диабет;
- истощение организма;
- шоковое состояние, при котором снижается артериальное давление, происходит сбой в работе всех органов. Может привести к летальному исходу;
- желудочно-кишечное кровотечение;
- интоксикационный психоз — возникает у мужчин, имеющих пристрастие к алкогольным напиткам.

Профилактика панкреатита у мужчин
Для профилактики панкреатита у мужчин необходимо следовать таким рекомендациям, как:
- отказ от употребления спиртосодержащих напитков;
- отказ от такой вредной привычки, как курение;
- соблюдение правильного питания;
- умеренная физическая активность;
- соблюдение режима сна и отдыха;
- своевременная диагностика и лечение желчнокаменной болезни.
Первое, что нужно сделать для профилактики панкреатита, — это отказаться от курения, потому что дым от табака состоит из канцерогенных веществ, которые могут стать причиной воспаления тканей поджелудочной железы.
Как проявляется панкреатит поджелудочной железы у мужчин
Боли эпигастральной области могут быть вызваны разного рода заболеваниями, в том числе панкреатитом – воспалением поджелудочной железы. Основные его причины связаны со злоупотреблением алкоголя. Отсюда понятно, что симптомы панкреатита у мужчин встречаются гораздо чаще. Это серьезное заболевание, но его осложнения: сахарный диабет или рак – еще более страшные диагнозы. Лучше заняться профилактикой: отказаться от спиртного, курения и вредной пищи, предупредив возникновение болезни. Заболевание плохо поддается диагностике, но характерные симптомы определить просто.
Какие признаки панкреатита у мужчин
Среди взрослого населения проблемы с поджелудочной железой нередко возникают из-за систематического употребления алкоголя, но симптомы острого панкреатита у мужчин и женщин одинаковы. В детском возрасте нарушения функционирования органа встречаются реже. При легкой степени заболевания признаки слабо выражены, а острая форма протекает болезненно, тяжело. Высока вероятность осложнений, таких как геморрагический панкреатит или панкреатоз (тотальное поражение поджелудочной железы вследствие саморазрушения).

Симптомы воспаления поджелудочной железы
Главным клиническим признаком начинающейся болезни является сильная боль в животе. Нужно иметь в виду, что боль может иррадиировать к области сердца, что напоминает инфаркт миокарда. У заболевшего:
- возникает непрекращающаяся рвота;
- артериальное давление падает;
- появляется общая слабость;
- бледнеют кожные покровы.
Общие симптомы болезни поджелудочной железы схожи с другими заболеваниями брюшной полости:
- воспалением желчного пузыря;
- печеночной коликой;
- острой непроходимостью кишечника;
- пищевым отравлением.

Какие боли при панкреатите
Продолжительная режущая боль в верхнем отделе живота является первым симптомом панкреатита у мужчин и женщин. Она становится настолько интенсивной, распирающей, что у человека наступает болевой шок. При поражении органа целиком боли носят опоясывающий характер. Принести небольшое облегчение может сидячая поза с подтянутыми к груди ногами, а лежание на спине только усиливает рези. Приступы могут быть до нескольких суток, проявляться внезапно или после приема пищи, спиртного.
Температура
При обострении заболевания воспалительные процессы вызывают небольшое повышение температуры тела. Показания термометра выше 38°С и озноб указывают на начало гнойного осложнения, перитонита. Если температура при панкреатите снижена до показателя 35.5°С, это является симптомом коллапса (болевого шока) или чрезмерной потери жидкости. Организм может реагировать жаром на нестерпимую боль, но при хроническом течении болезни температура не снижается долгое время, что свидетельствует о скрытом прогрессировании недуга.
Проблемы с работой кишечника и понос всегда сопровождают заболевание. В начале приступа возможен запор, вздутие живота. Потом стул становится кашицеобразным, пенистым, неоднородным, приобретает серый оттенок. При рассмотрении можно заметить частички непереваренной пищи и большое количество непереработанных жиров ввиду ферментной недостаточности. Жидкий стул при панкреатите – частое явление, хотя в стадии ремиссии может прийти в норму.

Где болит
Локализация болей при панкреатите определяется областью поражения:
- очаг воспаления находится на головке поджелудочной железы – болевые ощущения возникнут в эпигастральной области, ближе к правой стороне;
- если процесс образовался в средней части железы – боль будет распознаваться вверху, посередине или отдавать в левую сторону живота;
- если поражен хвост поджелудочной железы, то боль смещается глубоко к левому подреберью;
- при поражении всей поверхности органа, болевые спазмы центрируются в верхней части живота, приобретают опоясывающий характер и могут распространяться на область сердца.
Особенности симптомов заболевания поджелудочной железы
Отсутствие лечения панкреатита приводит к хронической форме заболевания. Для восстановления поджелудочной железы больным назначают «Аллохол» – желчегонный препарат, который нормализует выработку желчи и работоспособность желудочно-кишечного тракта. Существует лекарственное средство, содержащее экстракт содержимого поджелудочной железы – «Панкреатин». Он помогает работе пищеварительной системы, восполняя дефицит ферментов. Острый панкреатит требует немедленного осмотра врача, опасность его заключается в стремительно развивающихся осложнениях.
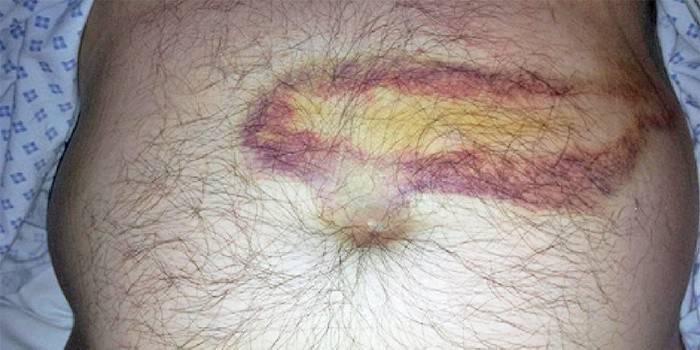
Острого панкреатита
Тяжелой формой острого является панкреатит геморрагический – отмирание тканей железы. Главный признак его – сильный болевой синдром. Состояние больного стремительно ухудшается, понижается артериальное давление, появляется тахикардия, возможен летальный исход. При болезни поджелудочной железы характерна многократная рвота, что приводит к обезвоживанию организма, поэтому нужно часто пить воду небольшими порциями. В результате действия ферментов на коже живота могут выступать сине-фиолетовые пятна.
Хронического панкреатита
Симптоматика заболевания в стадии ремиссии отсутствует либо слабо выражена. Как правило, возникает ноющая, тупая боль после приема жирных тяжелых продуктов, возможна эпизодическая рвота. Хроническому панкреатиту часто сопутствует потеря веса у больного, это связано с дисфункцией поджелудочной железы, некачественным перевариванием пищи и плохим ее усвоением. Обострение хронической формы может вызвать чрезмерное употребление спиртного, несоблюдение диеты, при этом симптомы проявляются так же, как и при остром приступе заболевания.
Причины болезни поджелудочной железы
Развитие патологических процессов в поджелудочной железе может оставаться незамеченным в течение нескольких месяцев и даже лет. Так как орган постепенно теряет свои функции, болезнь непременно даст о себе знать. Спровоцировать воспаление и вызвать приступ способны некоторые факторы:
- употребление алкоголя;
- желчнокаменная болезнь;
- избыточный вес;
- вирусные гепатиты;
- отравления;
- наследственность.
Причины и признаки панкреатита у мужчин
Симптомы панкреатита у мужчин практически ничем не отличаются от симптоматики заболевания у женщин. Различия могут возникать лишь из-за частоты диагностирования того или иного вида патологии. Самым частым видом заболевания у мужчин является алкогольный панкреатит в силу привычки обильных возлияний среди мужского населения.
Подробнее о панкреатите у мужчин
У мужчин причины формирования воспаления поджелудочной довольно разнообразны. Они бывают связаны с камнями в желчном пузыре, аномалиями в строении органа, опухолями. Симптомы панкреатита встречаются у мужчин чаще, чем у женщин. Также есть предрасположенность к появлению панкреатита у пожилых и тучных людей. Симптоматика возникшего панкреатита зависит от причины возникновения болезни, стадии процесса, степени повреждения органа.
Кроме приверженности мужчин к неправильному образу жизни (питание, курение, употребление алкоголя), имеет значение присутствие в жизни мужчин большей физической нагрузки, – что негативно отражается на состоянии поджелудочной. 
Подверженность стрессам из-за неумения давать «выход эмоциям» может привести к психосоматическим проблемам, а панкреатит относится к одному из наиболее частых психосоматических заболеваний.
Мужчины ошибочно считают признаки острого панкреатита пищевым отравлением или хронической усталостью.
Хотя по статистике у мужского населения эта патология встречается чаще, пол не имеет какого-либо значения для появления и развития панкреатита.
Причины развития заболевания
Причиной сбоя в работе поджелудочной бывает инкреторная и экскреторная недостаточность.
Факторами, приводящими к формированию патологии, могут быть:
- хирургическое вмешательство на органы ЖКТ;
- генетическая предрасположенность;
- заболевания билиарной системы;
- гормональный дисбаланс;
- патологии ДПК;
- травмы живота;
- бесконтрольный прием отдельных лекарственных препаратов;
- патологии сосудов.
Болезнь может возникнуть вследствие влияния нескольких факторов.
Воспалительные процессы также могут развиться под влиянием внешних и внутренних (экзогенных и эндогенных) факторов.
Внешние причины
К внешним причинам возникновения панкреатита относят:
- присутствие в меню большого количества жирной, острой, соленой пищи, кроме этого, излишне горячие или холодные блюда;
- злоупотребление алкоголем. Присутствие хронического панкреатита наблюдается почти у всех мужчин с диагнозом алкоголизм;
- курение. Опасность этой пагубной привычки кроется в ухудшении кровообращения в тканях поджелудочной, а также в увеличении секреции панкреатического сока, что вызывает разрушение железы.
- частые стрессы;
- продолжительное лечение некоторыми видами лекарственных препаратов (мочегонных, гормональных, отдельных видов антибиотиков);
- травмы поджелудочной, самочувствие после хирургического вмешательства.
Внутренние причины
К внутренним причинам возникновения патологии можно отнести:
- патологии ЖКТ. К ним можно отнести желчнокаменную болезнь, при которой из-за закупорки панкреатических протоков нарушается транспортировка панкреатического сока в ДПК, и формируются застойные явления. Факторами риска выступают такие заболевания, как: холецистит, гастрит, гепатит, дуоденит;
- ожирение;
- патологии щитовидной железы или прочих органов эндокринной системы;
- инфекции ЖКТ (грибковые, гельминтные, вирусные, бактериальные инвазии);
- наследственная предрасположенность, врожденные патологии строения ПЖ и прочих органов пищеварения;
- аллергические реакции (воспаление поджелудочной железы).
Общие признаки патологии
 Различные формы панкреатита могут иметь схожую клиническую картину. Симптомы могут различаться степенью выраженности, продолжительностью. Среди симптомов всех разновидностей заболевания обязательны такие:
Различные формы панкреатита могут иметь схожую клиническую картину. Симптомы могут различаться степенью выраженности, продолжительностью. Среди симптомов всех разновидностей заболевания обязательны такие:
- болевой синдром;
- изменение окраса кожи, возникновение сыпи;
- симптомы диспепсии;
- интоксикация.
У мужчин острый панкреатит диагностируется чаще, чем у женщин. Самым частым симптомом приступа панкреатита выступают болевые ощущения, носящие опоясывающий характер, и локализующиеся в подложечной области и отдающие в спину.
Некоторое облегчение наступает, когда пациент принимает определенную позу: наклонившись вниз вперед.
Еще одним признаком панкреатита является понос, который сможет содержать остатки непереваренной пищи. Процесс дефекации может сопровождаться вздутием живота, отрыжкой, рвотой, потерей аппетита (это приводит к потере веса). Нарушается процесс усвояемости полезных веществ.
Процесс потери веса можно объяснить наличием сильной боли, которая может сопровождать прием пищи, что впоследствии приводит к страху перед едой. Это способствует потере аппетита и сильному истощению (кахексии).
При остром панкреатите больные ощущают приступы боли такой интенсивности, что их устранение обычными спазмолитиками и легкими обезболивающими препаратами невозможно.
Кроме этого, признаками острой формы являются:
Диагностика возможна и по типу рвоты:
- она неукротимая, изнурительная, регулярно повторяется, не приносит облегчения;
- в рвотных массах есть непереваренные остатки пищи;
- присутствует примесь крови в рвотных массах при тяжелой форме патологии.
Болезнь способствует ухудшению общего самочувствия пациента, плохо сказывается на цвете кожи и ее состоянии, волосы становятся ломкими, может возникнуть гиповитаминоз, в углах губ появляются заеды.
При тяжелой форме патологии может наблюдаться сухость во рту, икота, гнилостная отрыжка, воспаление языка и неба. Пациент резко теряет вес, возникают вздутие живота, цианотичные пятна на животе и пояснице.
Фаза обострения протекает как острый панкреатит, но симптомы чаще не так выражены. Этап ремиссии может иметь бессимптомное течение.
 Симптомы, по которым можно предположить панкреатит:
Симптомы, по которым можно предположить панкреатит:
- абдоминальные боли. Локализация зависит от места поражения железы: боль в правом подреберье — страдают ткани головки ПЖ, при патологии хвоста железы – в левом подреберье, при воспалении тела боль появляется в области эпигастрия. Болевые ощущения носят опоясывающий характер, иррадиируя в поясницу, боль может ощущаться и внутри груди или внизу живота.
- нарушение стула. Часто появляется диарея или кашицеобразный, липкий блестящий стул.
- тошнота, рвотные позывы после еды.
- повышение температуры, общеинтоксикационные симптомы при остром панкреатите средней и тяжелой степени тяжести патологии.
Симптомы панкреатита при алкоголизме
При алкогольном панкреатите симптоматика подобна симптомам хронического заболевания, происходит постепенное нарастание симптоматики:
- признаки сахарного диабета;
- потеря массы тела;
- частая диарея, способствующая выводу большей части витаминов, микроэлементов, и приводящая к нарушению обмена веществ, функционированию всех органов и систем;
- пожелтение кожи и слизистых (желтуха), возникновение сыпи на коже;
- диспепсические симптомы.
Анализ на амилазу у мужчин
Хорошим маркером для постановки диагноза является амилаза панкреатическая, которая служит пищеварительным ферментом и помогает усваивать углеводы и переваривать пищу.
Для выявления количества амилазы проводят анализ крови, для которого надо подготовиться: за сутки до сдачи крови надо отказаться от приема жирной, жареной пищи и алкоголя. Анализ сдается на голодный желудок, прием пищи должен быть за 6-8 часов до этого, также запрещается курить.
Норма амилазы в крови у мужчин — 0 — 53 ед./л. У взрослых (мужчин и женщин) старше 18 лет эта норма — одинаковая, для детей и подростков — другие значения.
Также могут помочь в постановке диагноза УЗИ органа, рентген, общий анализ крови и мочи.
Лечение панкреатита
При тяжелой форме патологии требуется госпитализация в отделение интенсивной терапии.
Острую форму патологии лечат хирургическим путем. Операция необходима при запущенной или тяжелой форме болезни, применяется лапароскопический метод, при котором можно установить дренаж.
Во время реабилитационного периода принимают противовоспалительные и антибактериальные препараты, для устранения патологических процессов в организме. При необходимости пациенту назначают внутривенную дегидратацию.
Успешность лечения острого панкреатита у мужчин связана с длительностью приема ферментных препаратов. Кроме этого, врач может назначить такие средства:
- гормональные;
- седативные;
- обволакивающие;
- препараты кальция.
Для хронического панкреатита характерны фазы ремиссии и обострений. Чтобы продлить период ремиссии, надо соблюдать диету и режим питания, избегать вредных привычек.
Для поддержания иммунитета и ускорения выздоровления терапия должна включать микроэлементы, витамины и следующие желчегонные и ферментные средства:
Для улучшения функциональности кишечника назначаются прокинетики («Метоклопрамид», «Цизаприд», «Домперидон»).

 наследственный фактор и аутоиммунные отклонения;
наследственный фактор и аутоиммунные отклонения;
