Основные степени гипертонии

Гипертония или артериальная гипертензия (АГ) – одна из самых распространенных проблем человечества. Опасность этой болезни недооценивать не стоит! Патология нередко приводит к инфарктам и инсультам. Важно знать причины и признаки АГ, чтобы вовремя обнаружить заболевание, и не допустить летального исхода.
Патология имеет 3 стадии развития, каждая из них отличается симптомами и уровнем артериального давления (АД).
Таблица: Степени риска артериальной гипертонии
| Диагноз | Верхнее давление мм рт.ст. | Нижнее АД мм рт.ст. |
|---|---|---|
| Оптимальное давление | 120 | 80 |
| Нормальное давление | от 120 до 130 | 80-85 |
| Повышенное нормальное давление | от 130 до 139 | 85 -89 |
| Гипертония 1 степени | от 140 до 159 | 90-99 |
| Гипертония 2 степени | от 160 до 179 | 100- 109 |
| Гипертония 3 степени | от 180 и выше | от 110 |
Причины развития

Лишний вес — основной источник высокого давления
Гипертония – заболевание, которое не возникает само по себе.
Для его появления нужны причины. Самыми распространенными являются:
- избыточный вес, ожирение;
- нарушение работы щитовидной железы;
- болезни почек;
- дефицит магния в организме;
- наследственность;
- нервное напряжение;
- длительный прием противозачаточных таблеток;
- плохая экология;
- злоупотребление вредными привычками;
- неправильное питание;
- врожденные пороки сердца и др.
Первая степень гипертонии (мягкая форма)
Начальная степень гипертензии определяется плавным, незначительным повышением артериального давления и столь плавным его снижением. Показатели АД составляют 140–160 мм.рт.ст. (систолическое давление) и 90–99 мм.рт.ст. (диастолическое).

Степени повышения артериального давления
Симптоматика заболевания на 1 стадии выражена нечетко. Многие не знают, что у них повышенное артериальное давление и живут обычной жизнью. Патология развивается без выраженных симптомов.
Начальной форме болезни характерны симптомы в виде:
- головные боли периодического характера;
- потемнение в глазах;
- шум в ушах;
- повышенная утомляемость.
Лечение заболевания на начальной стадии не требует принятия медикаментов.
На этом этапе заболевание лечится с помощью соблюдения комплекса мероприятий:
- диета – еда должна быть здоровой, полезной. Обязательно нужно есть каши, кисломолочные продукты, свежие овощи, фрукты;
- В меню поменьше соли – не больше 5 г в день;
- отказ от спиртного, курения;
- соблюдение режима труда и отдыха;
- борьба с лишним весом;
- стабилизация психоэмоционального состояния.
Вторая степень гипертонии (умеренная форма)
Она характеризуется постоянным повышением АД на 30-40 мм рт.ст. Показатели давления в этом случае могут составлять 160-179 мм.рт.ст. и 100-109 мм.рт.ст. (верхняя и нижняя граница соответственно).
Часто больные, у которых патология развивалась постепенно, привыкают к регулярному повышению АД.
Перестают ощущать дискомфорт даже на второй стадии заболевания.

Для второй стадии АГ характерны:
- головные боли;
- головокружение;
- боли в области сердца;
- снижение остроты зрения;
- проблемы с почками;
- отеки;
- онемение конечностей;
- снижение трудоспособности;
- бессонница;
- есть опасность появления инсульта.
При второй степени гипертонии повреждается один или несколько органов. Если на 1 этапе нормализовать давление можно при помощи соблюдения диеты и других мероприятий, то на при 2 стадии этого уже недостаточно. Человеку нужен регулярный прием препаратов, назначенных кардиологом.
Терапия на данном этапе должна носить постоянный характер.
Обязательные методы нормализации АД:
- прием гипотензивных медикаментов, снижающих давление;
- соблюдение диеты;
- контроль за количеством выпитой жидкости (не больше полулитра воды);
- прием мочегонных препаратов;
- прием антиоксидантов, витаминов и антиаритмических препаратов;
- табу на употребление спиртных напитков, сигарет;
- физические нагрузки (умеренно).
Третья степень гипертонии (тяжелая форма)
Она характеризуется резкими и частыми изменениями показателей АД в течение дня. Показатели давления составляют от 180 мм.рт.ст. (для верхней границы) и свыше 110 мм.рт.ст. (для нижней границы).

Эта степень хронического заболевания является опасной, нередко возникают осложнения, приводящие к смерти.
Наиболее частыми признаками тяжелой гипертонии являются:
- потливость;
- невыносимая боль в голове;
- проблемы с запоминанием;
- отеки рук и ног;
- озноб;
- проблемы с координацией движений.
При гипертонии 3 стадии могут поражаться многие органы. Например, сердце, головной мозг, почки.
Лечение гипертензии на этом этапе должно осуществляться только в стенах больницы. Доктор должен контролировать процесс терапии, следить за состоянием больного.
На этой стадии заболевания выписываются препараты длительного действия. Их придется принимать всю оставшуюся жизнь. Они способны контролировать давление.
Поскольку при выраженной патологии поражаются другие органы и ткани, то врачи назначают комплексную терапию. Это прием блокаторов кальциевых каналов, мочегонных средств, бета-адреноблокаторов, магнезии и др.
Некоторые специалисты советуют сочетать медикаментозную терапию с народными методами лечения.
Лекарственные травы, травяные чаи с мятой, мелиссой, валериана отлично успокаивают, снимают учащенное сердцебиение. Людям с 3 стадией гипертонии часто устанавливают группу инвалидности. Лечение заболевания на этом этапе должно быть индивидуальным, постоянным. Его нельзя бросать или изменять самому.
Профилактика заболевания
Она необходима всем людям, ведь сегодня летальные приступы от сердечно-сосудистых заболеваний составляет 55% от общей смертности. Но большему риску подвержены люди, у которых есть наследственная предрасположенность к повышенному АД. Также женщины старше 40 лет, мужчины, злоупотребляющие вредными привычками. Все кто ведет недостаточно активный образ жизни.
Профилактика артериальной гипертензии обязательно включает:
- Ограничения в употреблении соленой, острой пищи.
- Снижение массы тела (при необходимости).
- Ведение активного образа жизни.
- Избегание стрессов.
- Исключение из жизни вредных привычек.
- Здоровый сон. Соблюдение режима дня.
- Обязательное прохождение полного медицинского обследования дважды в год.
Гипертоническая болезнь – проблема, которую легче предотвратить, чем бороться с ней всю жизнь. Чем раньше поставлен диагноз, тем больше шансов избавиться от патологии навсегда.
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ
НЕОБХОДИМА КОНСУЛЬТАЦИЯ ЛЕЧАЩЕГО ВРАЧА
Автор статьи Иванова Светлана Анатольевна, врач-терапевт
Лечение артериальной гипертонии 1, 2 и 3 степени.
HealFolk.ru » Лечение болезней » Лечение артериальной гипертонии 1, 2 и 3 степени.
Гипертонией называют постоянно повышенное артериальное давление. На сегодняшний день это самая распространенная болезнь сердечно-сосудистой системы. Давление повышается при сужении артерий и более мелких сосудов.
Вначале это происходит вследствие спазма, а затем стенки артерий утолщаются и увеличивается нагрузка на сердечную мышцу – в результате и развивается гипертония. Лечение артериальной гипертонии следует начинать на ранних стадиях, тогда недуг можно победить быстро и навсегда.

Причины заболевания
Более 40% населения страны имеют постоянное повышенное давление, но знают и применяют лечебные процедуры далеко не все. Повышение давления происходит в связи с несоответствием между количеством выброса крови миокардом и сопротивлением стенок сосудов этому кровотоку.
До сих пор не выявлены точные причины развития гипертонии, но к ним относят следующие предпосылки:
- наследственный фактор;
- снижение тонуса стенок сосудов;
- общее старение организма;
- наличие патологий почек, порок сердца, сахарный диабет, эндокринные заболевания, поражение гипоталамуса, атеросклероз.
Ускоряют появление недуга и усугубляют течение заболевания такие факторы, как стресс и эмоциональное перенапряжение. Существуют и другие факторы риска:





Гипертония 1 степени, симптомы и лечение
Нормальным давлением у человека старше 40 лет считается 120/80 мм рт. ст. Это усредненный показатель, поскольку у каждого человека есть свое «рабочее» давление, при котором он чувствует себя комфортно. Оно может быть немного выше или ниже общепринятого.

Симптомы
Симптомами данного недуга на этой стадии являются:
- головные боли в затылочной области;
- тошнота;
- головокружение;
- шум в ушах;
- бессонница;
- повышенная утомляемость;
- раздражительность.
Но бывает, что патология протекает без признаков и обнаруживается только при профилактическом осмотре.

Лечение
Основная цель лечения гипертонии на ранней стадии – это исключение риска осложнений сердца и сосудистой системы.
В этом случае не назначается медикаментозная терапия, а производится максимальное снижение факторов риска, где выделяют:






Соблюдая все эти рекомендации, реально вылечить начинающийся недуг на начальных этапах развития.
Гипертония 2 степени, симптомы и лечение
Гипертония во 2 стадии считается уже устойчивым заболеванием, при котором показатели артериального давления постоянно высокие и наступают характерные изменения во внутренних органах.

Симптомы
Симптомы переходят из легких и преходящих нарушений в более сильные и продолжительные. Основными признаками являются:
- боли в затылочной и височной части головы, которые усиливаются после физической нагрузки и умственного труда;
- частые головокружения и ощущение шума в ушах;
- присутствие «мушек», бегающих перед глазами;
- ухудшение памяти;
- сильная утомляемость;
- эмоциональные проявления: плаксивость, раздражительность, чрезмерная возбудимость;
- лицо становится одутловатым с покрасневшей кожей и выступившими капиллярами, отекают руки;
- расширение сосудов в белках глаз;
- приступы учащенного и сильного сердцебиения;
- изменения в миокарде: становятся толще стенки левого желудочка, чтобы противостоять кровотоку (определяется тщательным диагностированием);
- наблюдаются изменения в сетчатке глаз;
- отмечаются нарушения функций почек вследствие их патологии.

Лечение
Назначается терапия с учетом индивидуальных особенностей пациента на постоянное время. Лечение проводится под постоянным контролем терапевта.
Таблетки от гипертонии придется принимать продолжительное время. Назначаются препараты из разных фармакологических групп. Как правило, для лечения используются:
- средства с гипотензивными свойствами из разных групп – Лизиноприл, Бисопролол;
- мочегонные – Верошпирон, Фуросемид;
- средства, снижающие вязкость крови, – Кардиомагнил;
- средства, понижающие холестерин в крови, – Аторвастатин.
При заболевании на этой стадии назначаются не менее двух препаратов, которые снижают давление и контролируют его уровень. Диуретики при гипертонии и сердечной недостаточности являются основными препаратами, способными вывести из организма лишнюю жидкость.
Гипертония 3 степени, симптомы и лечение
Гипертония 3 степени опасна своими осложнениями. Больному недостаточно только принимать лекарство от гипертонии – необходимо полностью изменить весь образ жизни. Переход заболевания в запущенную стадию происходит при стабильном давлении 180/110 мм рт. ст. и выше, а также при поражении других органов.

Симптомы
- существенное нарушение координации движений;
- сильные пульсирующие головные боли;
- гиперемия верхней области лица и шеи;
- повышенное потоотделение;
- озноб;
- ухудшение интеллектуальных способностей и памяти;
- приступы слабости в одной из конечностей;
- отечность стоп и голени.

Лечение
Терапия включает в себя три направления и проводится комплексно. В нее входит медикаментозное лечение, перемена образа жизни и правильное питание.
Лечение назначается врачом, учитывая возраст пациента, продолжительность заболевания, возможные поражения отдельных систем и возможностей организма. Терапия включает в себя набор медикаментов из 6 групп:
- Мочегонные средства – помогают в снижении артериального давления вследствие выхода лишней жидкости и последующего уменьшения веса.
- Блокаторы кальциевых каналов. Сосудорасширяющие препараты при гипертонии способствуют увеличению просвета в сосудах головного мозга и предотвращения спазмов – это снижает риск инсульта.
- Ингибиторы АПФ. Они воздействуют на гуморальный механизм повышения давления и блокируют его.
- Ганглиоблокаторы – препараты снижают чувствительность вегетативных нервных узлов.
- Артериальные вазодилататоры. Расширяют сосуды, активируя калиевые каналы.
- Бета-блокаторы. Способствуют замедлению сердцебиения, чем сохраняют ткани от перегрузки. Замедленное биение сердца снижает объем выбрасываемой крови, чем и снижает давление.
Так же назначаются средства для восстановления или снижения воздействия на органы, попадающие под удар при гипертонии. На ранней стадии заболевания показан массаж при гипертонии, который должен делать специалист.
Он же научит пациента делать самомассаж. Массажные манипуляции благотворно влияют на ЦНС, сердечно-сосудистую систему, дыхание, восстанавливают равновесие, в результате снижается давление.
Лечение гипертонии без таблеток, видео:
Лечение пожилых людей
Надо отметить, что лечение гипертонии у пожилых людей немного отличается от традиционных методов. Поскольку старики не всегда могут изменить образ жизни, им назначаются лекарства для снижения давления. У пожилых накапливается целый букет сопутствующих заболеваний, поэтому врачи назначают им препараты от гипертонии без побочных действий.
Для каждого больного подбирается индивидуальный список медикаментов, зависящий от общего состояния пожилого человека. Вместе с вышеперечисленными лекарственными средствами им назначаются диуретики, антагонисты кальция и ингибиторы АПФ. Во избежание развития побочных действий в терапии применяются сразу несколько препаратов.
Лечение гипертонии народными средствами в домашних условиях
Народная медицина накопила великое множество рецептов для снижения артериального давления, но всем им доверять не стоит. Прежде чем заняться лечением самостоятельно с помощью народных средств, необходимо проконсультироваться со специалистом. Самыми эффективными и распространенными считаются следующие рецепты:
- Ягоды красной калины . Рецепт: растолочь спелые ягоды красной калины. Способ применения: взять ложку толченых ягод, добавить к ним капельку меда и съесть. Один прием средства заменяет таблетку сосудорасширяющего препарата.

- Черная смородина . Рецепт: спелые ягоды необходимо высушить, после чего из них готовится настой. 2 ложки смородины залить стаканом кипятка, поварить на небольшом огне минут 10 и настоять в течение часа. Способ применения: готовый настой разделить на три части и выпить его в течение дня.

- Чеснок с молоком. Рецепт: варить в молоке 2 головки чеснока до очень мягкого состояния. Дать ему остыть. Способ применения: пить по одной ложке средства после каждого приема пищи, лечиться следует не менее двух недель.

Эффективно применять настои и отвары на травах. Они повышают тонус сосудов и улучшают кровоток. Обычно используют 4 группы трав:
- Сосудорасширяющие: мята, бессмертник, зверобой.
- Регуляторные: арника, барвинок, боярышник.
- Седативные: хмель, пустырник, валериана.
- Мочегонные: хвощ, череда, семена укропа.
Для лечения необходимо делать сборы трав из всех этих групп и менять их состав через каждые два месяца.
Доктор Мясников о гипертонии. Видео о том, как лечить:
Диета при гипертонии
Правильное питание при гипертонии играет важную роль в течении заболевания и предотвращения осложнений. К пользе правильного питания при артериальной гипертонии можно привести:
- повышение тонуса стенок сосудов;
- устранение обменных изменений;
- укрепление стенок сосудов;
- снижение нагрузки и улучшение работы почек и надпочечников;
- понижение свертываемости крови.
Суточная норма калорий не должна превышать 2400 ккал, но и не быть меньше 2 тыс. ккал, чтобы больной чувствовал себя хорошо.
Принципами правильного питания при данном недуге являются:
1. Режим питания. Прием пищи должен быть дробным: 5-6 раз в день маленькими порциями. Прием пищи по такому режиму снизит нагрузку на сердце, сосудистую и пищеварительную системы, поможет снизить вес. За 3 часа до сна должен быть последний прием пищи, потому что во сне углеводы не переходят в энергию, а откладываются в жировую прослойку.

2. Кулинарная обработка. Допускается варка, приготовление на пару, запекание, тушение. Нельзя есть жареную пищу, потому что в процессе приготовления к ней добавляется большое количество жира, а он при термической обработке выделяет вредные вещества для сосудов и головного мозга, способные спровоцировать раковую опухоль. Пищу следует делать умеренно измельченной.

3. Температура. Нельзя есть сильно горячую или холодную пищу. Оптимальная температура еды – 15-65 градусов.

4. Соль и жидкость. Употребление соли сократить до 5-6 г в день. Большое содержание соли вызывает спазм сосудов и притягивает жидкость, что увеличивает объем циркулирующей крови, провоцирует отеки и постоянно повышенное давление.
Переизбыток соли в организме образует очаги возбуждения в ЦНС, что доводит больного до инсульта головного мозга. Требуемое количество жидкости в течение суток не должно быть больше 1,5 л, включая супы и соки фруктов-овощей.

5. Алкоголь. Этот напиток при данном недуге следует существенно ограничить, а крепкие спиртные напитки исключить совсем. Спирт возбуждает нервную систему, нарушает обменные процессы, раздражает почки. Большое употребление алкоголя вызывает спазм сосудов и повышает давление.

6. Витамины и минералы. Пища должна содержать много витаминов (С, Е, А и группы В) и минералов (магний, калий, йод, кальций). Аскорбинка повышает иммунитет, укрепляет сосудистые стенки и обладает действием, направленным на предупреждение атеросклероза.
Витамины списка В сохраняют стенки сосудов от действия холестерина, снимают спазмы сосудов, улучшают проницаемость тканей в органах, пораженных повышенным давлением. Калий обладает вазомоторным свойством, способствует выводу натрия из организма, стимулирует сократительную работу сердечной мышцы при ее выраженной недостаточности.
Магний снижает возбуждение в коре головного мозга и понижает гипертонус сосудов. Йод имеет противосклеротическое свойство. Кальций поддерживает тонус сосудов.

Чем выше степень гипертонии, тем диета должна быть строже, только тогда больной будет себя лучше чувствовать, избежав повышения давления от запрещенного продукта.
Профилактика
Чтобы не страдать от давления в зрелом возрасте, необходимо позаботиться об этом еще в молодости.
Рекомендуется поменьше употреблять соли и соленых продуктов. Бессолевая диета снижает риск развития гипертонии и накопления в организме лишней жидкости. Следует следить за своим здоровьем, чтобы не провоцировать развитие сахарного диабета 2 типа, почечную недостаточность и заболевания печени, которые провоцируют гипертонию.
Раннее обнаружение патологии дает надежду на излечение от заболевания навсегда при правильном ведении профилактических мероприятий и соблюдении рекомендаций по правильному питанию и ведению здорового образа жизни.
Понравилась статья – 4 ? Покажите её друзьям:
Гипертоническая болезнь
Гипертоническая болезнь (эссенциальная артериальная гипертензия, первичная артериальная гипертензия) – это хроническое заболевание, для которого характерно длительное стойкое повышение артериального давления. Диагноз гипертонической болезни, как правило, выставляется путем исключения всех форм вторичной гипертензии.
По рекомендациям Всемирной организации здравоохранения (ВОЗ), нормальным считается артериальное давление, которое не превышает 140/90 мм рт. ст. Превышение данного показателя свыше 140–160/90–95 мм рт. ст. в состоянии покоя при двукратном измерении во время двух врачебных осмотров свидетельствует о наличии у пациента гипертензии.
Гипертоническая болезнь составляет примерно 40% в общей структуре сердечно-сосудистых заболеваний. У женщин и мужчин она встречается с одинаковой частотой, риск развития повышается с возрастом.
Своевременное правильно подобранное лечение гипертонической болезни позволяет замедлить прогрессирование заболевания и предотвратить развитие осложнений.
Причины и факторы риска
Среди основных факторов, способствующих развитию гипертонической болезни, называют нарушения регуляторной деятельности высших отделов центральной нервной системы, контролирующих работу внутренних органов. Поэтому заболевание часто развивается на фоне повторяющихся психо-эмоциональных стрессов, воздействия на организм вибрации и шума, а также работы в ночное время. Немаловажную роль играет генетическая предрасположенность – вероятность появления гипертонической болезни повышается при наличии двух и более близких родственников, страдающих данным заболеванием. Гипертоническая болезнь нередко развивается на фоне патологий щитовидной железы, надпочечников, сахарного диабета, атеросклероза.
К факторам риска относятся:
- климактерический период у женщин;
- избыточная масса тела;
- недостаточная физическая активность;
- пожилой возраст;
- наличие вредных привычек;
- чрезмерное потребление поваренной соли, которое может вызывать спазм кровеносных сосудов и задержку жидкости;
- неблагоприятная экологическая обстановка.
Классификация гипертонической болезни
Существует несколько классификаций гипертонической болезни.
Заболевание может принимать доброкачественную (медленно прогрессирующую) или злокачественную (быстро прогрессирующую) форму.
В зависимости от уровня диастолического артериального давления выделяют гипертоническую болезнь легкого (диастолическое артериальное давление меньше 100 мм рт. ст.), умеренного (100–115 мм рт. ст.) и тяжелого (более 115 мм рт. ст.) течения.
В зависимости от уровня повышения артериального давления выделяют три степени гипертонической болезни:
- 140–159/90–99 мм рт. ст.;
- 160–179/100–109 мм рт. ст.;
- более 180/110 мм рт. ст.
Классификация гипертонической болезни:
Артериальное давление (АД)
Систолическое АД (мм рт. ст.)
Диастолическое АД (мм рт. ст.)
Диагностика
При сборе жалоб и анамнеза у пациентов с подозрением на гипертоническую болезнь особое внимание уделяется подверженности больного воздействию неблагоприятных факторов, способствующих гипертензии, наличию гипертонических кризов, уровню повышения артериального давления, длительности имеющихся симптомов.
Основным методом диагностики является динамическое измерение артериального давления. Для получения неискаженных данных измерять давление следует в спокойной обстановке, за час прекратить физические нагрузки, прием пищи, кофе и чая, курение, а также прием лекарственных препаратов, способных повлиять на уровень артериального давления. Измерение артериального давления можно проводить в положении стоя, сидя или лежа, при этом рука, на которую накладывают манжету, должна находиться на одном уровне с сердцем. При первичном обращении к врачу артериальное давление измеряется на обеих руках. Повторное измерение проводят через 1-2 минуты. В случае асимметрии артериального давления более 5 мм рт. ст. последующие измерения проводятся на той руке, где были получены более высокие показатели. При отличии данных повторных измерений за истинное принимается среднее арифметическое значение. Кроме того, пациента просят в течение некоторого времени измерять артериальное давление в домашних условиях.
Лабораторное обследование включает общий анализ крови и мочи, биохимический анализ крови (определение уровня глюкозы, общего холестерина, триглицеридов, креатинина, калия). С целью изучения почечной функции может быть целесообразным проведение проб мочи по Зимницкому и по Нечипоренко.
Инструментальная диагностика включает магниторезонансную томографию сосудов головного мозга и шеи, ЭКГ, эхокардиографию, УЗИ сердца (определяется увеличение левых отделов). Также могут понадобиться аортография, урография, компьютерная или магниторезонансная томография почек и надпочечников. Проводится офтальмологическое обследование с целью выявления гипертонической ангиоретинопатии, изменений диска зрительного нерва.
При длительном течении гипертонической болезни в отсутствие лечения или в случае злокачественной формы заболевания у пациентов повреждаются кровеносные сосуды органов-мишеней (головного мозга, сердца, глаз, почек).
Лечение гипертонической болезни
Основными целями лечения гипертонической болезни являются снижение артериального давления и предотвращение развития осложнений. Полное излечение гипертонической болезни не представляется возможным, однако адекватная терапия заболевания дает возможность остановить прогрессирования патологического процесса и свести к минимуму риск возникновения гипертонических кризов, чреватых развитием тяжелых осложнений.
Лекарственная терапия гипертонической болезни в основном заключается в применении гипотензивных препаратов, которые угнетают вазомоторную активность и выработку норадреналина. Также пациентам с гипертонической болезнью могут назначаться дезагреганты, диуретики, гиполипидемические и гипогликемические средства, седативные препараты. При недостаточной эффективности лечения может быть целесообразной комбинированная терапия несколькими гипотензивными препаратами. При развитии гипертонического криза артериальное давление следует снизить на протяжении часа, иначе возрастает риск развития тяжелых осложнений, в том числе летального исхода. В этом случае антигипертензивные препараты вводятся инъекционно или в капельнице.
Независимо от стадии заболевания пациентам одним из важных методов лечения является диетотерапия. В рацион включаются продукты, богатые витаминами, магнием и калием, резко ограничивается употребление поваренной соли, исключаются спиртные напитки, жирные и жареные блюда. При наличии ожирения калорийность суточного рациона должна быть уменьшена, из меню исключают сахар, кондитерские изделия, выпечку.
Больным показана умеренная физическая нагрузка: лечебная физкультура, плаванье, пешие прогулки. Терапевтической эффективностью обладает массаж.
Пациентам с гипертонической болезнью следует отказаться от курения. Важно также уменьшить подверженность стрессам. С этой целью рекомендуются психотерапевтические практики, повышающие стрессоустойчивость, обучение техникам расслабления. Хороший эффект обеспечивает бальнеотерапия.
Эффективность лечения оценивается по достижению краткосрочных (снижение артериального давления до уровня хорошей переносимости), среднесрочных (предотвращение развития или прогрессирования патологических процессов в органах-мишенях) и долгосрочных (предотвращение развития осложнений, продление жизни больного) целей.
Возможные осложнения и последствия
При длительном течении гипертонической болезни в отсутствие лечения или в случае злокачественной формы заболевания у пациентов повреждаются кровеносные сосуды органов-мишеней (головного мозга, сердца, глаз, почек). Нестабильное кровоснабжение данных органов приводит к развитию стенокардии, нарушений мозгового кровообращения, геморрагического или ишемического инсульта, энцефалопатии, отека легких, сердечной астмы, отслоения сетчатки, расслоения аорты, сосудистой деменции и пр.
Прогноз
Своевременное правильно подобранное лечение гипертонической болезни позволяет замедлить прогрессирование заболевания и предотвратить развитие осложнений. В случае дебюта гипертонической болезни в молодом возрасте, быстрого прогрессирования патологического процесса и тяжелого течения заболевания прогноз ухудшается.
Гипертоническая болезнь составляет примерно 40% в общей структуре сердечно-сосудистых заболеваний.
Профилактика
В целях предотвращения развития гипертонической болезни рекомендуются:
- коррекция избыточного веса;
- рациональное питание;
- отказ от вредных привычек;
- адекватная физическая активность;
- избегание физического и психического перенапряжения;
- рационализация режима труда и отдыха.
Видео с YouTube по теме статьи:
Гипертоническая болезнь
Гипертоническая болезнь – это патология сердечно-сосудистого аппарата, развивающаяся в результате дисфункции высших центров сосудистой регуляции, нейрогуморального и почечного механизмов и ведущая к артериальной гипертензии, функциональным и органическим изменениям сердца, ЦНС и почек. Субъективными проявлениями повышенного давления служат головные боли, шум в ушах, сердцебиение, одышка, боли в области сердца, пелена перед глазами и др. Обследование при гипертонической болезни включает мониторинг АД, ЭКГ, ЭхоКГ, УЗДГ артерий почек и шеи, анализ мочи и биохимических показателей крови. При подтверждении диагноза производится подбор медикаментозной терапии с учетом всех факторов риска.
Общие сведения
Ведущее проявление гипертонической болезни – стойко высокое артериальное давление, т. е. АД, не возвращающееся к нормальному уровню после ситуативного подъема в результате психоэмоциональных или физических нагрузок, а снижающееся только после приема гипотензивных средств. Согласно рекомендациям ВОЗ, нормальным является артериальное давление, не превышающее 140/90 мм рт. ст. Превышение систолического показателя свыше 140-160 мм рт. ст. и диастолического – свыше 90—95 мм рт. ст., зафиксированное в состоянии покоя при двукратном измерении на протяжении двух врачебных осмотров, считается гипертонией.
Распространенность гипертонической болезни среди женщин и мужчин приблизительно одинаковая 10-20%, чаще заболевание развивается в возрасте после 40 лет, хотя гипертония нередко встречается даже у подростков. Гипертоническая болезнь способствует более быстрому развитию и тяжелому течению атеросклероза и возникновению опасных для жизни осложнений. Наряду с атеросклерозом гипертония является одной из самых частых причин преждевременной смертности молодого трудоспособного населения.

Причины
Различают первичную (эссенциальную) артериальную гипертонию (или гипертоническую болезнь) и вторичную (симптоматическую) артериальную гипертензию.Первичная артериальная гипертония развивается как самостоятельное хроническое заболевание и составляет до 90% случаев артериальных гипертензий. При гипертонической болезни повышенное давление является следствием дисбаланса в регулирующей системе организма.
Симптоматическая гипертензия составляет от 5 до 10% случаев гипертонии. Вторичная гипертензия служит проявлением основного заболевания:
Факторы риска
Ведущую роль в развитии гипертонической болезни играет нарушение регуляторной деятельности высших отделов ЦНС, контролирующих работу внутренних органов, в т. ч. сердечно-сосудистой системы. Основные факторы, способствующие развитию гипертонической болезни:
- Часто повторяющееся нервное перенапряжение, длительное и сильное волнение, частые нервные потрясения. Возникновению гипертонической болезни способствует излишнее напряжение, связанное с интеллектуальной деятельностью, работой по ночам, влиянием вибрации и шума.
- Повышенное употребление соли, вызывающее спазм артерий и задержку жидкости. Доказано, что потребление в сутки > 5 г соли существенно повышает риск развития гипертонии, особенно, если имеется наследственная предрасположенность.
- Наследственность, отягощенная по гипертонической болезни, играет существенную роль в ее развитии у ближайших родственников (родителей, сестер, братьев). Вероятность развития гипертонической болезни существенно возрастает при наличии гипертензии у 2-х и более близких родственников.
- Способствуют развитию гипертонической болезни и взаимоподдерживают друг друга артериальная гипертензия в сочетании с заболеваниями надпочечников, щитовидной железы, почек, сахарным диабетом, атеросклерозом, ожирением, хроническими инфекциями (тонзиллит).
- У женщин риск развития гипертонической болезни возрастает в климактерическом периоде в связи с гормональным дисбалансом и обострением эмоциональных и нервных реакций. 60% женщин заболевают гипертонической болезнью именно в период климакса.
- Чрезвычайно благоприятствуют развитию гипертонической болезни алкоголизм и курение, нерациональный режим питания, лишний вес, гиподинамия, неблагополучная экология.
- Возрастной фактор и половая принадлежность определяют повышенный риск развития гипертонический болезни у мужчин. В возрасте 20-30 лет гипертония развивается у 9,4% мужчин, после 40 лет – у 35%, а после 60-65 лет – уже у 50%. В возрастной группе до 40 лет гипертоническая болезнь чаще встречается у мужчин, в поле старшем возрасте соотношение изменяется в пользу женщин. Это обусловлено более высоким показателем мужской преждевременной смертности в среднем возрасте от осложнений гипертонической болезни, а также менопаузальными изменениями в женском организме. В настоящее время все чаще гипертоническая болезнь выявляется у людей в молодом и зрелом возрасте.
Патогенез
В основе патогенеза гипертонической болезни лежит увеличение объема минутного сердечного выброса и сопротивления периферического сосудистого русла. В ответ на воздействие стрессового фактора возникают нарушения регуляции тонуса периферических сосудов высшими центрами головного мозга (гипоталамусом и продолговатым мозгом). Возникает спазм артериол на периферии, в т. ч. почечных, что вызывает формирование дискинетичесного и дисциркуляторного синдромов. Увеличивается секреция нейрогормонов ренин-ангиотензин-альдостероновой системы. Альдостерон, участвующий в минеральном обмене, вызывает задержку воды и натрия в сосудистом русле, что еще более увеличивает объем циркулирующей в сосудах крови и повышает АД.
При артериальной гипертензии увеличивается вязкость крови, что вызывает снижение скорости кровотока и обменных процессов в тканях. Инертные стенки сосудов утолщаются, их просвет сужается, что фиксирует высокий уровень общего периферического сопротивления сосудов и делает артериальную гипертензию необратимой. В дальнейшем в результате повышения проницаемости и плазматического пропитывания сосудистых стенок происходит развитие элластофиброза и артериолосклероза, что в конечном итоге ведет к вторичным изменениям в тканях органов: склерозу миокарда, гипертонической энцефалопатии, первичному нефроангиосклерозу.
Степень поражения различных органов при гипертонической болезни может быть неодинаковой, поэтому выделяют несколько клинико-анатомических вариантов гипертонии с преимущественным поражением сосудов почек, сердца и мозга.
Классификация
Гипертоническую болезнь классифицируют по ряду признаков: причинам подъема АД, поражению органов мишеней, по уровню АД, по течению и т. д. По этиологическому принципу различают: эссенциальную (первичную) и вторичную (симптоматическую) артериальную гипертензию. По характеру течения гипертоническая болезнь может иметь доброкачественное (медленно прогрессирующее) или злокачественное (быстро прогрессирующее) течение.
Наибольшее практическое значение представляет уровень и стабильность АД. В зависимости от уровня различают:
- Оптимальное АД – 115 мм рт. ст.
Доброкачественная, медленно прогрессирующая гипертоническая болезнь в зависимости от поражения органов-мишеней и развития ассоциированных (сопутствующих) состояний проходит три стадии:
- Стадия I (мягкой и умеренной гипертонии) – АД неустойчиво, колеблется в течение суток от 140/90 до 160-179/95-114 мм рт. ст., гипертонические кризы возникают редко, протекают нетяжело. Признаки органического поражения ЦНС и внутренних органов отсутствуют.
- Стадия II (тяжелой гипертонии) – АД в пределах 180-209/115-124 мм рт. ст., типичны гипертонические кризы. Объективно (при физикальном, лабораторном исследовании, эхокардиографии, электрокардиографии, рентгенографии) регистрируется сужение артерий сетчатки, микроальбуминурия, повышение креатинина в плазме крови, гипертрофия левого желудочка, преходящая ишемия головного мозга.
- Стадия III (очень тяжелой гипертонии) – АД от 200-300/125-129 мм рт. ст. и выше, часто развиваются тяжелые гипертонические кризы. Повреждающее действие гипертензии вызывает явления гипертонической энцефалопатии, левожелудочковой недостаточности, развитие тромбозов мозговых сосудов, геморрагий и отека зрительного нерва, расслаивающей аневризмы сосудов, нефроангиосклероза, почечной недостаточности и т. д.
Симптомы гипертонической болезни
Варианты течения гипертонической болезни разнообразны и зависят от уровня повышения АД и от задействованности органов-мишеней. На ранних этапах гипертоническая болезнь характеризуется невротическими нарушениями: головокружением, преходящими головными болями (чаще в затылке) и тяжестью в голове, шумом в ушах, пульсацией в голове, нарушением сна, утомляемостью, вялостью, ощущением разбитости, сердцебиением, тошнотой.
В дальнейшем присоединяется одышка при быстрой ходьбе, беге, нагрузке, подъеме в лестницу. Артериальное давление стойко выше 140-160/90-95 мм рт ст. (или 19—21/ 12 гПа). Отмечается потливость, покраснение лица, ознобоподобный тремор, онемение пальцев ног и рук, типичны тупые длительные боли в области сердца. При задержке жидкости наблюдается отечность рук («симптом кольца» – сложно снять с пальца кольцо), лица, одутловатость век, скованность.
У пациентов с гипертонической болезнью отмечается пелена, мелькание мушек и молний перед глазами, что связано со спазмом сосудов в сетчатке глаз; наблюдается прогрессирующее снижение зрения, кровоизлияния в сетчатку могут вызвать полную потерю зрения.
Осложнения
При длительном или злокачественном течении гипертонической болезни развивается хроническое поражение сосудов органов-мишеней: мозга, почек, сердца, глаз. Нестабильность кровообращения в этих органах на фоне стойко повышенного АД может вызывать развитие стенокардии, инфаркта миокарда, геморрагического или ишемического инсульта, сердечной астмы, отека легких, расслаивающей аневризмы аорты, отслоение сетчатки, уремии. Развитие острых неотложных состояний на фоне гипертонической болезни требует снижения АД в первые минуты и часы, т. к. может привести к гибели пациента.
Течение гипертонической болезни нередко осложняется гипертоническими кризами – периодическими кратковременными подъемами АД. Развитию кризов могут предшествовать эмоциональное или физическое перенапряжение, стресс, перемена метеорологических условий и т. д. При гипертоническом кризе наблюдается внезапный подъем АД, который может продолжаться несколько часов или дней и сопровождаться головокружением, резкими головными болями, чувством жара, сердцебиением, рвотой, кардиалгией, расстройством зрения.
Пациенты во время гипертонического криза испуганы, возбуждены либо заторможены, сонливы; при тяжелом течении криза могут терять сознание. На фоне гипертонического криза и имеющихся органических изменений сосудов нередко могут возникать инфаркт миокарда, острые нарушения мозгового кровообращения, острая недостаточность левого желудочка.
Диагностика
Обследование пациентов с подозрением на гипертоническую болезнь преследует цели: подтвердить стабильное повышение АД, исключить вторичную артериальную гипертензию, выявить наличие и степень повреждения органов-мишеней, оценить стадию артериальной гипертонии и степень риска развития осложнений. При сборе анамнеза особое внимание обращают на подверженность пациента воздействию факторов риска по гипертонии, жалобы, уровень повышения АД, наличие гипертонических кризов и сопутствующих заболеваний.
Информативным для определения наличия и степени гипертонической болезни является динамическое измерение АД. Для получения достоверных показателей уровня артериального давления необходимо соблюдать следующие условия:
- Измерение АД проводится в комфортной спокойной обстановке, после 5-10-минутной адаптации пациента. Рекомендуется исключить за 1 час до измерения курение, нагрузки, прием пищи, чая и кофе, применение назальных и глазных капель (симпатомиметиков).
- Положение пациента – сидя, стоя или лежа, рука находится на одном уровне с сердцем. Манжету накладывают на плечо, на 2,5 см выше ямки локтевого сгиба.
- При первом визите пациента АД измеряют на обеих руках, с повторными измерениями после 1-2-минутного интервала. При асимметрии АД > 5 мм рт.ст., последующие измерения должны проводиться на руке с более высокими показателями. В остальных случаях, АД, как правило, измеряют на «нерабочей» руке.
Если показатели АД при повторных измерениях различаются между собой, то за истинное принимают среднее арифметическое (исключая минимальный и максимальный показатели АД). При гипертонической болезни крайне важен самоконтроль АД в домашних условиях.
Лабораторные исследования включают клинические анализы крови и мочи, биохимическое определение уровня калия, глюкозы, креатинина, общего холестерина крови, триглицеридов, исследование мочи по Зимницкому и Нечипоренко, пробу Реберга.
На электрокардиографии в 12 отведениях при гипертонической болезни определяется гипертрофия левого желудочка. Данные ЭКГ уточняются проведением эхокардиографии. Офтальмоскопия с исследованием глазного дна выявляет степень гипертонической ангиоретинопатии. Проведением УЗИ сердца определяется увеличение левых отделов сердца. Для определения поражения органов-мишеней выполняют УЗИ брюшной полости, ЭЭГ, урографию, аортографию, КТ почек и надпочечников.
Лечение гипертонической болезни
При лечении гипертонической болезни важно не только снижение АД, но также коррекция и максимально возможное снижение риска осложнений. Полностью излечить гипертоническую болезнь невозможно, но вполне реально остановить ее развитие и уменьшить частоту возникновения кризов.
Гипертоническая болезнь требует объединения усилий пациента и врача для достижения общей цели. При любой стадии гипертонии необходимо:
- Соблюдать диету с повышенным потреблением калия и магния, ограничением потребления поваренной соли;
- Прекратить или резко ограничить прием алкоголя и курение;
- Избавиться от лишнего веса;
- Повысить физическую активность: полезно заниматься плаванием, лечебной физкультурой, совершать пешеходные прогулки;
- Систематически и длительно принимать назначенные препараты под контролем АД и динамическим наблюдением кардиолога.
При гипертонической болезни назначают гипотензивные средства, угнетающие вазомоторную активность и тормозящие синтез норадреналина, диуретики, β-адреноблокаторы, дезагреганты, гиполипидемические и гипогликемические, седативные препараты. Подбор медикаментозной терапии осуществляют строго индивидуально с учетом всего спектра факторов риска, уровня АД, наличия сопутствующих заболеваний и поражения органов-мишеней.
Критериями эффективности лечения гипертонической болезни является достижение:
- краткосрочных целей: максимального снижения АД до уровня хорошей переносимости;
- среденесрочных целей: предупреждения развития или прогрессирования изменений со стороны органов-мишеней;
- долгосрочных целей: профилактика сердечно-сосудистых и др. осложнений и продление жизни пациента.
Прогноз
Отдаленные последствия гипертонической болезни определяются стадией и характером (доброкачественным или злокачественным) течения заболевания. Тяжелое течение, быстрое прогрессирование гипертонической болезни, III стадия гипертонии с тяжелым поражением сосудов существенно увеличивает частоту сосудистых осложнений и ухудшает прогноз.
При гипертонической болезни крайне высок риск возникновения инфаркта миокарда, инсульта, сердечной недостаточности и преждевременной смерти. Неблагоприятно протекает гипертония у людей, заболевших в молодом возрасте. Раннее, систематическое проведение терапии и контроль АД позволяет замедлить прогрессирование гипертонической болезни.
Профилактика
Для первичной профилактики гипертонической болезни необходимо исключение имеющихся факторов риска. Полезны умеренные физические нагрузки, низкосолевая и гипохолестериновая диета, психологическая разгрузка, отказ от вредных привычек. Важно раннее выявление гипертонической болезни путем контроля и самоконтроля АД, диспансерный учет пациентов, соблюдение индивидуальной гипотензивной терапии и поддержание оптимальных показателей АД.
Симптомы и диагностика гипертонии, или Как «поймать» невидимого врага?
Гипертония считается одним из самых распространенных и коварных сердечно-сосудистых заболеваний. Как вовремя ее выявить и почему важно сделать это как можно раньше — вы узнаете из этой статьи. По некоторым данным, каждый четвертый житель нашей планеты от 15 до 64 лет страдает от повышенного артериального давления. Главная опасность гипертонии в том, что со временем она может привести к инфаркту и инсульту, длительной потери трудоспособности, инвалидности или даже летальному исходу. Поэтому так важно знать больше о симптомах гипертонии и ее лечении.
«Невидимый убийца», или Что такое гипертония?
Гипертония (другие названия: артериальная гипертония, артериальная гипертензия) — это повышенное артериальное давление. Поставить диагноз «гипертония» может только врач, и о наличии заболевания говорят лишь в том случае, если повышенное давление было зафиксировано как минимум при трех контрольных измерениях. В норме давление может повышаться или понижаться в течение дня и в различных ситуациях (во время занятий спортом оно выше, во время сна — ниже). Но оно должно возвращаться к нормальным показателям — от 100 на 60 до 140 на 90. Если же давление постоянно 140 на 90 или стабильно выше, то говорят о наличии гипертонии.
Причины возникновения
На физиологическом и химическом уровнях повышение давления — это естественная реакция организма на какую-либо опасность или стресс. В критической ситуации в кровь выбрасывается адреналин, сердце начинает работать быстрее, сосуды сужаются, мышцы сокращаются, а давление повышается. Так организм мобилизует свои ресурсы для того, чтобы спастись. Однако в современном мире наше тело испытывает такую стрессовую нагрузку постоянно, из-за чего повышенное давление становится не защитным механизмом, а прямой угрозой.
Регулярные стрессы, переживания, недосыпания, проблемы — все это может привести к повышению давления. Впрочем, врачи называют и другие причины гипертонии: наследственность, избыточный вес или ожирение, нарушения в работе щитовидной железы, почек, дефицит магния в организме, прием некоторых лекарств.
Группа риска
Риск развития гипертонии преследует следующие группы людей:
- те, у чьих родителей наблюдается или наблюдалось повышенное артериальное давление. Чаще всего, это заболевание имеет наследственный характер;
- имеющие лишний вес, ведущие нездоровый/малоподвижный образ жизни;
- страдающие от остеохондроза шейно-грудного отдела и атеросклероза. В этих случаях сосуды сдавливаются, что грозит повышением давления;
- женщины и мужчины в период угасания половой функции (климакс), поскольку гормоны также сильно влияют на давление;
- лица, подверженные постоянным стрессам и нервным перенапряжениям. Во многих случаях гипертония имеет и психологические причины: перегрузки и невыраженные негативные эмоции повышают давление. Чем больше стрессов, тем выше вероятность гипертонического криза. В этом случае самое оптимальное решение — учиться отдыхать и успокаиваться;
- имеющие повышенный уровень холестерина в крови;
- больные сахарным диабетом;
- курящие.
Мужчины чаще, чем женщины, страдают от гипертонии, а самые высокие показатели распространенности наблюдаются у людей старше 50 лет. Именно в этом возрасте происходят гормональные изменения, двигаться мы начинаем все меньше, вес растет, а накопленные за годы жизни переживания не дают покоя. В группу риска попадают мужчины старше 55 лет и женщины старше 65. Но стоит помнить, что гипертония не имеет возрастных ограничений, и страдать от повышенного давления могут даже совсем молодые люди.
Возможные осложнения
Гипертония опасна осложнениями и последствиями, к которым она может привести. К сожалению, нередко эти последствия фатальны. Вот только некоторые из них:
- развитие атеросклероза;
- сердечная недостаточность;
- инфаркт миокарда;
- инсульт;
- хроническое нарушение мозгового кровообращения;
- заболевания почек (почечная недостаточность);
- ухудшение зрения;
- осложнения сахарного диабета;
- метаболический синдром;
- эректильная дисфункция.
Некоторые из этих серьезных заболеваний могут приводить к лишению трудоспособности, инвалидности и даже к смерти. Именно поэтому важно знать симптомы гипертонии и постараться обнаружить ее еще на начальной стадии.
Симптомы гипертонии
Коварство гипертонии не только в осложнениях, к которым она приводит, но зачастую и в скрытом ее течении. Как правило, первые симптомы гипертонии не вызывают опасения, часто люди не обращают на них внимания, предполагая, что они просто переутомились или немного простыли. Усталость, вялость, мушки в глазах, тошнота, регулярные головные боли — все это должно настораживать. Уже при появлении данных симптомов стоит начать регулярно мерить давление. Если оно стабильно высокое, немедленно обратитесь к врачу! Именно так проявляет себя гипертония первой степени.
Также должны насторожить следующие симптомы:
- потливость;
- покраснения лица;
- набухание рук;
- отеки по утрам;
- одутловатость лица;
- ухудшение памяти.
Первая степень считается легкой, а давление колеблется в пределах 140–159/90–99. При своевременном обращении к врачу и лечении можно добиться порой полного выздоровления, если изменить образ жизни.
При гипертонии второй степени давление повышается уже до 160–179/100–109. На этом этапе гипертония уже дает о себе знать:
- мучительными головными болями;
- головокружениями;
- болями в области сердца.
Вторая степень гипертонии опасна тем, что начинают страдать органы, в особенности — глаза. Возрастает риск инсульта. Одним изменением образа жизни ситуацию уже не исправить, требуется прием лекарств, назначенных врачом.
Третья степень гипертонии представляет уже очень серьезную угрозу жизни, поскольку сосуды испытывают колоссальную нагрузку, и в сердечной системе происходят необратимые последствия. Давление повышается до 180/110. При этой степени гипертонии могут развиваться инфаркт миокарда, стенокардия, сердечная недостаточность, аритмия и другие заболевания. При второй и третьей степени также серьезную угрозу жизни представляет гипертонический криз, при котором обостряются все симптомы гипертензии и резко повышается нижнее давление. В этом состоянии наблюдаются сильные головные боли, головокружения, тошнота и рвота.
Диагностика заболевания
В связи с опасностью последствий гипертонии и некоторой сложностью ее самостоятельного выявления на начальной стадии очень важной представляется грамотная и своевременная диагностика заболевания. Что рекомендуется сделать для постановки точного диагноза? В первую очередь это, конечно, измерение давления, а также исследование так называемых органов-мишеней.
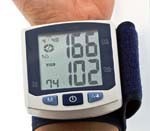
Измерение артериального давления
Измерение давления можно проводить и самостоятельно (при наличии электронного тонометра). Однако для постановки диагноза врач может использовать СМАД — метод суточного мониторинга артериального давления. Для этого на поясе пациента устанавливают портативный прибор, на плече — манжету. В определенные моменты времени манжета будет раздуваться, а прибор — фиксировать давление. Днем давление регистрируется каждые 10–15 минут, ночью — каждые полчаса. Измерения проводятся в естественных и привычных для человека условиях.
Анализы мочи и крови
Для диагностики гипертонии также необходимо сдать анализы крови и мочи (на определение уровней гемоглобина, гематокрита, калия, кальция, глюкозы, креатинина; липидного спектра крови, включая уровень холестерина ЛПВП, ЛПНП и триглицеридов).
Оценка работы сердца
Существует несколько методов оценки работы сердечной мышцы.
Физикальная диагностика предполагает исследование сердечной мышцы при помощи фонендоскопа. Врач «прослушивает» сердце, выявляет шумы, нарушение ритма. По результатам физикальной диагностики назначает ЭКГ.
ЭКГ, или электрокардиограмма , — это тоже оценка работы сердечной мышцы, только более детальная. Такое исследование позволяет вовремя выявить возможные изменения и максимально полно проанализировать работу сердца за определенный промежуток времени. Исследование сердца также можно проводить при помощи ультразвуковых волн или эхокардиографии, которая выявляет состояние сердечных клапанов, толщину стенок, наличие дефектов.
Еще одно эффективное ультразвуковое исследование — допплерография, помогающее определить состояние прохождения крови по сосудам.
И наконец, рентгенологический метод — артериография — оценивает состояние артериальных стенок, выявляет атероматозные бляшки, дефекты артерий и т.д.
Осмотр глазного дна
Глаза, как и сердце, считаются органом-мишенью при гипертонии, поэтому при диагностике повышенного давления проводится осмотр глазного дна у офтальмолога. Как правило, при гипертонии на начальной стадии происходит расширение вен сетчатки глаза и сужение артерии. Эти функциональные изменения имеют обратимый характер: при нормализации давления сосуды приходят в норму.
На второй стадии (при стабильно высоком давлении) происходят уже органические изменения, состояние ухудшается. Появляются микроаневризмы, может случиться кровоизлияние.
На третьей стадии изменяется состояние зрительного нерва, ухудшается острота и поле зрения, нарушаются зрительные функции.
УЗИ почек и надпочечников
В первую очередь проводится оценка работы почек. Из-за повышенного давления в почках гибнут нефроны — клетки, которые ежедневно фильтруют литры крови от шлаков. В конечном итоге это может привести к почечной недостаточности. УЗИ почек помогает выявить: объемные образования в надпочечниках, тяжелые поражения почечной ткани. Также назначают УЗИ почечных артерий.
Итак, даже первые признаки гипертонии — это повод быть более внимательным к своему здоровью и обратиться к врачу, чтобы исключить вероятность серьезного заболевания. Однако только полное исследование поможет сделать выводы о стадии гипертонии и подобрать наиболее эффективное лечение. Будьте здоровы!

Не стоит недооценивать коварность гипертонии – на начальных стадиях болезнь развивается почти незаметно, и многие не придают симптомам особого значения. Однако именно на первой стадии еще можно нормализовать давление и избежать серьезных последствий.
Гипертония: степени, симптомы заболевания, лечение
Гипертония или артериальная гипертензия (АГ) – самое распространенное и опасное сердечно-сосудистое заболевание. Количество гипертоников в мире за последние сорок лет удвоилось: от АГ страдают 1,1 миллиарда человек. Обычно проблемы с артериальным давлением дают о себе знать после 40 лет и остаются с человеком на всю жизнь. Поэтому данное заболевание обязательно нужно начинать лечить как можно раньше. Это поможет гипертонии не прогрессировать и снизит риск развития таких опасных последствий, как инфаркт и инсульт. Лечение гипертонии – сложный процесс. Основная его цель – сохранение не только продолжительности, но также качества жизни пациента. Поэтому, во-первых, важен регулярный и ответственный прием: препараты от давления назначают пожизненно. Во-вторых, чтобы лечение было успешным, важен комплекс мер: не только «снятие симптомов» (понижение давления), но также питание и укрепление сердечно-сосудистой системы, которая на фоне перепадов давления активно «изнашивается».
Что такое гипертония
Гипертония – это распространенный патологический процесс, который характеризуется стойким и регулярным повышением артериального давления. В медицинской практике принято считать, что высоким давлением считается показатель от 14090 мм.рт.ст. и выше.
Гипертония: степени симптомы и лечение

Гипертония может иметь 3 стадии выраженности. Рассмотрим более подробно симптомы и особенности лечения каждой из них.
1 стадия
Первая стадия гипертонии считается «мягкой» и характеризуется периодическим повышением давления от 14090 до 15999 мм.рт.ст. Это самая легкая стадия процесса, при которой риск развития сердечно-сосудистых (а также иных) осложнений является низким. Тем не менее, она требует начала систематического лечения, чтобы не допустить развития второй стадии болезни. Лечение гипертонии, симптомы которой проявляются не так «ярко», на данном этапе еще поддается коррекции с помощью образа жизни, питания и «поддерживающей» лекарственной терапии, направленной на укрепление сердечно-сосудистой системы .
Симптомы гипертонии 1 стадии у женщин и мужчин:
- Головная боль, которая обычно локализуется в затылке.
- Головокружение при резкой смене положения тела.
- Учащенный пульс.
- Слабость, усталость, мелькание «мушек» перед глазами.
Гипертония 2 степени: симптомы
Вторая стадия считается «умеренной» и характеризуется стойким повышением артериального давления в диапазоне от 160100 до 179110 мм.рт.ст. На второй стадии гипертонии уже могут наблюдаться изменения со стороны сердца, сосудов, а также других органов и систем, видимые на ЭКГ, ультразвуковых или рентгенологических исследованиях, а также по анализам крови и мочи. Например, гипертрофия левого желудочка сердца, наличие атеросклеротических бляшек, повышенный белок в анализе мочи или креатинин в анализе крови и т.п. Симптомы гипертонии у мужчин и женщин практически не различаются. Признаки патологии выражены намного «ярче», частота приступов значительно выше. Без принятия необходимых медикаментов высокое артериальное давление уже сбить довольно сложно. На второй стадии гипертонии, скорее всего, врач назначит пожизненный прием таблеток, которые способствуют поддержанию нормального для пациента уровня АД, а также укреплению сердца и сосудов.
Рассмотрим симптомы 2 стадии:
- Сонливость, усталость, ломота в мышцах.
- Иногда возникает тошнота и расстройство стула.
- Боль в голове похожа на сильную пульсация в районе лба или затылка.
- Повышенное потоотделение.
- Ухудшение зрения.
- Нарушение координации движений.
Гипертония 3 степени: симптомы и лечение
3 стадия гипертонии без лечения опасна для жизни и может привести к летальному исходу. Это самая «тяжелая» форма гипертонии, поскольку ей сопутствуют уже имеющиеся хронические заболевания (такие, как: сердечная или почечная недостаточность, диабетическая нефропатия, стенокардия), а также уже «пережитые» в прошлом инфаркты и инсульты. При приступах давление на данной стадии поднимается выше 180120 мм.рт.ст. При подобных гипертонических кризах показана обязательная госпитализация. Пациентам с третьей стадией гипертонии, как правило, не удается сбить давление полностью, – их «рабочим» давлением считается показатель на уровне 130100 мм.рт.ст.
Поговорим о симптомах и лечении 3 стадии:
- У пациентов во время приступа часто наблюдается выраженная аритмия – нарушение ритма сердца.
- Характерно ухудшение зрения.
- Возможно ухудшение речи.
- При приступах затруднено самостоятельно передвижение без посторонней помощи.
Вероятные причины заболевания

Однозначного ответа на вопрос, от чего возникает гипертония, нет. Принято, скорее, говорить о факторах, провоцирующих эту физиологическую реакцию организма.
Официально Минздрав к ним относит:
- Возраст старше 55 лет для мужчин и 65 лет для женщин (хотя на практике гипертония дает о себе знать намного раньше);
- Курение;
- Наследственность (вот как раз в этом случае гипертония может проявиться раньше);
- Наличие диагноза сахарный диабет или заболевания почек;
- Повышение холестерина крови;
- Наличие лишнего веса (ожирение);
- Малоподвижный образ жизни;
- Неправильное и «бедное» питание (а особенно – дефицит важнейших для здоровья сердца микроэлементов калия и магния).
Дефицит калия и магния при гипертонии
Калий – основной элемент каждой нашей клетки. Он регулирует водно-солевой баланс, участвует в выработке инсулина, проведении нервных импульсов к мышцам, помогает вырабатывать энергию и синтезировать белки и углеводы. Калий жизненно необходим для стабильной работы нашего сердца: он помогает укрепить сердечную мышцу и нормализовать сердечный ритм.
Магний – второй по значимости элемент нашей клетки. Он, повышает эластичность сосудов, снижает артериальное давление и уровень холестерина в крови, а также помогает нашему организму справляться со стрессом.
Важная особенность калия и магния заключается в том, что они хорошо усваиваются именно вместе, и оба играют огромную роль в бесперебойной работе нашего сердца.
Но, к сожалению, дефицит калия и магния в современном мире совсем не редкость. Все дело в том, что с водой и пищей наш организм усваивает не более 35% калия и магния. И чтобы обеспечить суточную потребность в этих микроэлементах, нужно съедать 7-10 порций свежей зелени и овощей каждый день. Но реально ли это с учетом короткого российского лета? В итоге получается, что даже у здоровых людей ежедневное поступление калия и магния с пищей часто оказывается значительно ниже рекомендуемой нормы. Что уж говорить гипертониках и «сердечниках» со стажем, чей организм нуждается в повышенных, лечебных дозировках этих микроэлементов.
Дефицит калия и магния значительно снижает эффективность лечения этого заболевания и повышает риск нежелательных последствий от приема препаратов, снижающих давление.
Выявить дефицит калия и магния можно с помощью лабораторного анализа крови на уровень этих электролитов. Однако, в связи с редким использованием этого инструмента в клинической практике, даже выраженный дефицит калия и магния у большинства пациентов часто остается нераспознанным.
Как нормализовать уровень калия и магния
Безусловно, одним из первых шагов на пути к восполнению дефицита калия и магния является корректировка питания. Для гипертоников даже разработана специальная диета (под названием DASH – Diet Approach to Stop Hypertension), которая богата калием и магнием. Однако, как показывает практика, соблюдение этой диеты (особенно в российских реалиях) представляет большую сложность: не удобно, дорого, да и свежих (насыщенных калием и магнием) растительных продуктов днем с огнем не сыщешь. Поэтому этот подход хорош скорее для ранней профилактики сердечно-сосудистых заболеваний. Особенно, у людей, находящихся в группе риска в связи с неправильным питанием и образом жизни.
А тем, кто уже столкнулся с заболеванием, показано назначение специальных лекарственных препаратов, содержащих именно лечебные (терапевтические) дозировки калия и магния.
В особой группе риска гипертоники, принимающие мочегонные препараты (или диуретики). Дело в том, что мочегонные препараты при продолжительном приеме активно вымывают калий и магний из организма, что может привести к серьезным осложнениям: например, повышению «плохого» холестерина или (что еще хуже) резкому повышению уровня сахара в крови и, следовательно, риску развития сахарного диабета. Сахар может повыситься уже в течении 1 недели приема мочегонных! И это довольно распространенное явление. Объяснить это можно легко: при дефиците калия нарушается выброс инсулина в кровь и, снижается эффективность его действия. Фактически, дефицит калия может привести к дефициту инсулина.
Как выбрать препарат калия и магния при гипертонии

При выборе препарата калия магния стоит обратить внимание на два основных момента.
- В одной таблетке должны присутствовать и калий, и магний – потому что работа этих веществ в нашем организме взаимосвязана – дефицит одного часто сопровождается дефицитом другого.
- Форма «аспарагинатов калия и магния». Аспарагиновая кислота увеличивает поступление микроэлементов внутрь клетки и усиливает их терапевтическую эффективность при сбалансированных дозировках.
Аспарагинат калия и магния активно применяется во врачебной практике аж с 1960 г.
И одним из наиболее известных препаратов калия-магния аспарагината является препарат Панангин ® .
Панангин ® содержит калий и магний в легкодоступной для усвоения форме. Он защищает сердце и сосуды, положительно влияет на работу печени, нормализует уровень артериального давления, снижает риск развития аритмий.
При назначении одновременно с препаратами, снижающими давление, Панангин ® может усилить эффективность лечения: добиться дополнительного снижения давления, укрепить сердечную мышцу (дополнительная профилактика инфарктов), выровнять сердечный ритм, повысить эластичность сосудов (дополнительная профилактика инсультов), минимизировать последствия приема снижающих давление лекарств (такие, как повышение уровня сахара, холестерина и т.п.).
Длительность курса лечения определяется врачом и обычно составляет три-четыре недели.
Каждому гипертонику важно помнить, что подход к лечению гипертонии обязательно должен быть комплексным: нужно не только снимать симптомы (снижать давление с помощью гипотензивных препаратов), но также питать и укреплять сердечную мышцу.
Панангин ® – это регулярное питание, которое жизненно необходимо сердцу каждого гипертоника, чтобы держать гипертонию «в узде».


